Грыжа межпозвонкового диска. Хирургия или консервативное лечение?
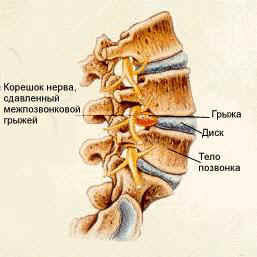
Грыжа межпозвонкового диска является частой патологией у взрослых людей. По мере накопления хирургического опыта микродискэктомия перестает считаться показанной всем больным с грыжами межпозвонковых дисков поясничного отдела позвоночника.
Стало понятно, что в отсутствии жёсткого и продуманного отбора пациентов, эффективность хирургии грыж межпозвонковых дисков может быть достаточно низкой, потому что болевой синдром может быстро рецидивировать, появляется нестабильность в позвонково-двигательных сегментах, требуются повторные вмешательства. В связи с этим американские учёные решили провести крупное проспективное исследование, чтобы сравнить эффективность хирургического метода и консервативного лечения этой патологии. По причине того, что предполагалось большое число отказов от рандомизации, решено было провести как рандомизированное испытание, так и обсервационное исследование.
Методы и ход исследования
Исследование Spine Patient Outcomes Research Trial (SPORT) проводилось с марта 2000 года до ноября 2004 года в 13 вертебрологических центрах многопрофильных клиник из 11 североамериканских штатов.
Микродискэктомия выполнялась по стандартной методике, а утверждённое консервативное лечение грыжи включало обучение больных/изменение образа жизни, лечебную физкультуру, медикаментозное лечение (НСПВС, стероиды, наркотические анальгетики), эпидуральное обезболивание, ограничение физической активности и ношение специальных приспособлений.
Критериями включения в исследование служили: возраст старше 18 лет, диагностированная грыжа межпозвонкового диска в поясничном отделе и наличие на фоне проводимого консервативного лечения непрекращающегося болевого синдрома в течение 6 недель, а также корешковая боль, положительные симптомы натяжения или соответствующий неврологический дефицит в виде анизорефлексии, гипестезии в соответствующем дерматоме и слабости в соответствующем миотоме. Всем больным, планируемым на оперативное лечение, были проведены МРТ (97%) или КТ (3%) поясничного отдела позвоночника, подтвердившие наличие ипсилатеральной грыжи на соответствующем уровне.
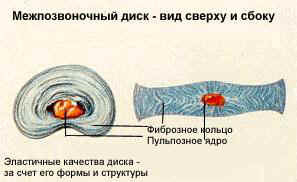 Критериями исключения были: предшествующее хирургическое вмешательство на этом уровне, синдром конского хвоста, сколиоз свыше 15°, сегментарная нестабильность, переломы позвонков, инфекционное или опухолевое поражение позвоночника и спинного мозга, беременность, противопоказания для операции со стороны сопутствующей патологии.
Критериями исключения были: предшествующее хирургическое вмешательство на этом уровне, синдром конского хвоста, сколиоз свыше 15°, сегментарная нестабильность, переломы позвонков, инфекционное или опухолевое поражение позвоночника и спинного мозга, беременность, противопоказания для операции со стороны сопутствующей патологии.
Для оценки первичных конечных точек использовали шкалы физической боли и физической деятельности из общеклинического опросника Medical Outcomes Study 36-Item Short-Form Health Survey (SF-36), а также индекс ограничения трудоспособности Освестри (Oswestry Disability Index, сокр. — ODI). И SF-36 и ODI основаны на субъективной оценке показателей самим больным.
Контрольными сроками оценки были назначены 6 недель, 3 месяца, 6 месяцев, 1 год и 2 года. Оценка вторичных конечных точек проводилась по самочувствию больного, трудоспособности и удовлетворению от лечения.
Тяжесть симптоматики оценивали по индексу ишиаса (Sciatica Bothersomeness Index), где баллы варьируют от 0 до 24, причем наивысший бал обозначает худшее состояние.
В обсервационную когорту вошли больные с подтвержденной грыжей межпозвонкового диска, отвечающие критериям исследования SPORT, но не рандомизированные.
Результаты
Из 2720 больных, отобранных в процессе скрининга, в исследование были включены 1244 больных: 501 человек (25%) вошел в рандомизированню когорту SPORT, а 743 больных — в обсервационную когорту.
В рандомизированном исследовании 245 больных были назначены в хирургическую группу, а 256 больных — в консервативную группу. Из 501 больного спустя 1 год не выбыли из-под наблюдения 94% больных (n=472).
В целом характеристика больных в рандомизированной когорте была сравнима с обсервационной. Средний возраст больных был 42,3 года и 41,4 года соответственно; преобладал мужской пол (56% и 59% соответственно); в обеих когортах больше было образованных больных; чаще это были работающие люди, продолжающие исполнять свои обязанности, несмотря на болевой синдром (61% и 60% соответственно).
Из клинических признаков следует отметить следующие: чаще в обеих когортах встречались грыжи диска L5—S1 (58% в рандомизированной и 52% в обсервационной когорте), реже грыжи диска L4—L5 (35% и 40% соответственно) и ещё реже грыжи дисков L2—L3 или L3—L4 (7% и 8% соответственно).
В обеих когортах почти у всех больных имелась радикулярная боль, которая почти всегда распределялась по классическому дерматомному типу (97% и 98% соответственно). Часто встречались симптомы натяжения на ипсилатеральной ноге (61% и 64% соответственно).
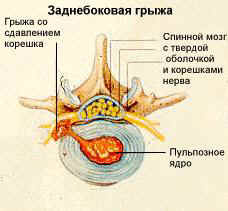
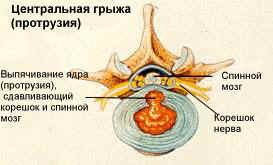
По данным томографии чаще встречались выпавшие грыжи (66% и 65% соответственно), чем выпячивание диска (27% в обеих когортах) или секвестрированные грыжи (7% и 8% соответственно); при этом среди них преобладала заднебоковая локализация (80% и 75% соответственно).
 Из больных рандомизированного исследования, получивших хирургическое лечение, в периоперационном периоде не было ни одной смерти, одна больная погибла во время родов через 11 месяцев после включения в исследование. Самым частым осложнением операции стало повреждение твёрдой мозговой оболочки (4%). Повторные операции в течение 1 года были предприняты у 4% больных, причём половина из них была обусловлена рецидивом оперированной грыжи.
Из больных рандомизированного исследования, получивших хирургическое лечение, в периоперационном периоде не было ни одной смерти, одна больная погибла во время родов через 11 месяцев после включения в исследование. Самым частым осложнением операции стало повреждение твёрдой мозговой оболочки (4%). Повторные операции в течение 1 года были предприняты у 4% больных, причём половина из них была обусловлена рецидивом оперированной грыжи.
Очень часто наблюдался переход больных из одной группы в другую, нарушающий запланированный дизайн исследования.
В частности, из группы консервативного лечения больные переходили в хирургическую группу (всего 45% больных), чаще имея более низкий доход, более тяжёлую симптоматику при включении в исследование, худшую оценку по ODI и худший прогноз в отношении нарастания симптоматики.
И, наоборот, больные, переходящие из хирургической группы (всего 40% больных) чаще были старше, имели больший достаток, имели грыжи на более высоком уровне, реже имели симптомы натяжения, меньше болевой синдром, лучше оценку по ODI, лучшую физическую активность и больше шансов на улучшение симптоматики при включении в исследование.
При оценке лечебного эффекта для обеих групп рандомизированного исследования путем анализа по намерению лечить (в соответствии с результатами рандомизации) выяснилось, что лечебный эффект был выраженным в обеих группах, однако после хирургии он был несколько благоприятнее во все контрольные сроки для всех конечных точек. Однако различие по первичной конечной точке не достигло статистической достоверности. А вот для вторичной конечной точки — показателя sciatica bothersomeness index — лечебный эффект был достоверно лучше в хирургической группе на всех сроках: для 3 месяцев (−2,1; 95% ДИ от −3,4 до −0,9), для 1 года (−1,6; 95% ДИ от −2,9 до −0,4) и 2 лет (−1,6; 95% ДИ от −2,9 до −0,3) (P=0,003). Удовлетворенность больных лечением была несколько выше в группе хирургического лечения, а статус по трудоустройству – в группе консервативного лечения.
Анализ по полученному лечению, который проводился с поправками на сроки оперции и причины смены группы рандомизации, показал статистически значимое преимущество хирургического лечения в течение всего времени наблюдения.
Так, через 1 год после рандомизации разница в оценках боли и физическая деятельность по SF-36, оценке по ODI и показателе тяжести ишиаса составили соответственно 15,0 (95% ДИ 10,9 – 19,2), 17.5 (95% ДИ 13,6 – 21,5), −15,0 (95% ДИ от −18,.
3 до −11,7) и −3,2 (95% ДИ от −4,3 до −2,1).
 Из 743 больных обсервационной когорты 528 больных перенесли операцию в течение 2 лет наблюдения, а 191 больной получал консервативное лечение. В первые 3 месяца больные, получившие хирургическое лечение, имели значительное улучшение по таким первичным признакам, как физическая боль (средние изменения по SF-36 : 40,9 против 26,0; разница 14,8; 95% ДИ 10,8—18,9), физическая деятельность (средние изменения по SF-36: 40,7 против 25,3; разница 15,4; 95% ДИ 11,6—19,2) и ODI (средние изменения: −36,1 против −20,9; разница −15,2; 95% ДИ от −18,5 до −11,8). К двум годам наблюдения столь явные различия между группами хирургического и консервативного лечения стирались: физическая боль (средние изменения: 42,6 против 32,4; разница 10,2; 95% ДИ 5,9—14,5), физическая деятельность (средние изменения: 43,9 против 31,9; разница 12,0; 95% ДИ 7,9—16,1) и ODI (средние изменения: −37,6 против −24,2; разница −13,4; 95% ДИ от −17,0 до −9,7).
Из 743 больных обсервационной когорты 528 больных перенесли операцию в течение 2 лет наблюдения, а 191 больной получал консервативное лечение. В первые 3 месяца больные, получившие хирургическое лечение, имели значительное улучшение по таким первичным признакам, как физическая боль (средние изменения по SF-36 : 40,9 против 26,0; разница 14,8; 95% ДИ 10,8—18,9), физическая деятельность (средние изменения по SF-36: 40,7 против 25,3; разница 15,4; 95% ДИ 11,6—19,2) и ODI (средние изменения: −36,1 против −20,9; разница −15,2; 95% ДИ от −18,5 до −11,8). К двум годам наблюдения столь явные различия между группами хирургического и консервативного лечения стирались: физическая боль (средние изменения: 42,6 против 32,4; разница 10,2; 95% ДИ 5,9—14,5), физическая деятельность (средние изменения: 43,9 против 31,9; разница 12,0; 95% ДИ 7,9—16,1) и ODI (средние изменения: −37,6 против −24,2; разница −13,4; 95% ДИ от −17,0 до −9,7).
Выводы
Таким образом, через 2 года состояние и неврологический статус больных с грыжами межпозвонковых дисков неизбежно улучшились как после операции, так и после консервативного лечения.
Большая доля больных, перешедших из одной группы в другую в обоих направлениях, не позволила авторам путем анализа «по намерению лечить» сделать заключение о превосходстве или равенстве методов.
Среди больных, выделенных в обсервационную когорту, было также отмечено стабильное улучшение после обоих методов лечения с преимуществом хирургического метода по определенным показателям.
К ограничениям исследования авторы относят строгие критерии включения/исключения, большой процент больных, не последовавших тому лечению, на которое они были рандомизированы и субъективную оценку состояния, принятую за первичную конечную точку.
Источники
Weinstein J.N. et al. Surgical vs nonoperative treatment for lumbar disk herniation: the Spine Patient Outcomes Research Trial (SPORT): a randomized trial. JAMA. Nov 22, 2006; 296:2441—50.
Weinstein J.N. et al. Surgical vs nonoperative treatment for lumbar disk herniation: the Spine Patient Outcomes Research Trial (SPORT) observational cohort. JAMA. Nov 22, 2006; 296:2451—9
В.И. Дикуль

Грыжа позвоночника – не приговор!
Каждый второй пациент с болями в спине при вопросе: «Что вас беспокоит?» – отвечает: «У меня грыжа, доктор!» И в глазах читается такая безысходность и тоска, будто он произнес собственный приговор.
При этом имеется в виду грыжа позвоночника – термин, ставший модным в последние лет 20 и объясняющий боли в спине; это не паховая или пупочная грыжа. У этого пациента и у многих других, обратившихся ко мне с данной проблемой, глаза были полны ужаса.
Еще бы?! Она – эта грыжа позвоночника – может «выпасть внутрь позвоночного столба, ущемить все нервные окончания, и будешь ходить или под себя, или шаркая ногами!» Во всяком случае, так убеждали все невропатологи, консультировавшие пациентов ранее и посылавшие их к нейрохирургу.
В последний момент кто-то порекомендовал обратиться в центр кинезитерапии, то есть в наш центр, где врачи умеют справляться с грыжами позвоночника без операций. «Да?! – подумал я. – Гениальное заболевание «сотворили» нейрохирурги – грыжа позвоночника! То, что это «творение» принадлежит именно данному сообществу врачей, я не сомневаюсь ни секунды.
Раньше острые боли в спине объясняли все больше радикулитом. Причем лечить этот самый радикулит пытались прежде всего терапевтическими методами, к нейрохирургу посылали лишь в крайнем случае.
То есть когда терапия, то бишь лекарственные средства, физиотерапия, вытяжения, банки и так далее, оказывалась не в состоянии справиться с болью в спине, особенно если пациент попал в дорогую клинику, и плюс к этому нарушались функции мочеиспускания. Сейчас при любых болях в спине, даже, казалось бы, с незначительными грыжами межпозвонковых дисков 4–5 мм, больных направляют к нейрохирургу. Почему? Все очень просто: быстро, дорого с глаз долой. Там разберемся.
Не хочу быть истиной в последней инстанции, но мне ежедневно приходится отвечать на десятки вопросов больных. Поэтому и эту книгу я хочу построить по принципу «вопрос – ответ». И еще: я считаю, что итогом действий врача должен быть результат, удовлетворяющий пациента.
Приходят с двумя желаниями. Первое – снять боль, и желательно без лекарств, которыми пациент уже насытился. И второе – восстановить полноценную трудоспособность.
Ко мне, как правило, приходят с двумя желаниями. Первое – снять боль, и желательно без лекарств, которыми пациент уже насытился.
И второе – восстановить полноценную трудоспособность, то есть после проведенного лечения возвратиться к своей профессии, при этом не ограничивая себя в быту, а также ношением корсетов.
В качестве аргументов буду приводить теоретические обоснования анатомо-физиологической организации позвоночника, ссылаться на мнения авторитетных ученых и практиков, а также выписки из характерных историй болезни.
Начну с одной из таких историй болезни: прооперирована пациентка в одной из городских больниц, вот что происходит с ней после операции.
ИСТОРИЯ БОЛЕЗНИ № 1
Демешко Л.В., 18 лет
Поступила с жалобами на боли в грудном и поясничном отделах позвоночника.
3 года назад (т. е. в 15 лет!) при болях в поясничном отделе и после безуспешного лечения НПВС (нестероидными противовоспалительными средствами) и физиотерапией перенесла операцию: ламинэктомия Th12, дискэктомия Th12-L1, в межтелевой промежуток введена аутокость.
На догоспитальном этапе проведено неврологическое обследование, в котором я нашел такие формулировки: «Язык по средней линии, слух не нарушен, менингеальных знаков нет», – и прочие врачебные «находки», отношения к болям в поясничном отделе практически не имеющие.
Но обратил внимание на любопытную фразу в выписке из истории болезни: «Мышечный тонус без четкой разницы сторон?..» И еще одну, более или менее понятную: «Напряжение паравертебральных мышц в грудо-поясничной области». Далее следовало: «Функции тазовых органов пациентка контролирует…» (Не все еще так печально… – Б.С.)
После операции больной было рекомендовано: ношение корсета на поясничный отдел не менее 2 месяцев; ограничение положения сидя 2 месяца; ЛФК на мышцы живота и спины (я не добился от больной каких-либо серьезных комментариев по поводу этих упражнений…); наблюдение невропатолога по месту жительства.
Таким образом, до операции девушку, естественно, убеждали, что операция решит все ее проблемы и она сразу вернется к прежней жизни. Но после операции ее, как следует из рекомендаций лечащего врача, на 2 месяца исключили из активной жизни, запретили 2 месяца сидеть.
И, наконец, просто отдали под наблюдение местного невропатолога, который к этой операции никакого отношения не имел (мол, пусть зачищает нашу работу) и у которого и своих участковых дел много: пенсионеры, сидящие в ряд перед кабинетом и требующие его внимания.
Наше дополнительное миофасциальное обследование[1] выявило распространенный гипертонус[2]околопозвоночных мышц в области грудного и поясничного отделов позвоночника, на которое ранее никто из врачей внимания не обратил. Во всяком случае, в эпикризе об этом не записано.
Мало этого, выявилась ригидность (своего рода одеревенение. – Б.С.) связок позвоночника поясничного отдела. То есть девушка потеряла гибкость вследствие ношения корсета. Кроме того, и это почти самое главное, выявилась потеря мышцами бедра их антропометрической нормы по задней поверхности, где происходят основные нервно-сосудистые пути (седалищный нерв, артерии, вены).
Это признак мышечной недостаточности, выявляемый обычно в постпубертантный период (после полового созревания). Девушка действительно никогда не занималась гимнастикой и к тому, что не могла коснуться рукой пальцев ног, не сгибая коленей, относилась спокойно. Если бы она знала, чем это может закончиться…
Функциональное тестирование отдельных мышечных групп, которое мы проводим после диагностики на тренажерах[3], показало, что у нее слабые ноги. Она с трудом выполняла упражнения с отягощением, которые легко выполнила бы девочка 5– 6-го класса.
Обратите внимание и на рекомендации после операции! Девушке обещали решить все ее проблемы быстро и навсегда, а она получила не только корсет, но и III группу инвалидности на год, и уже без каких-либо позитивных прогнозов.
Я бы порекомендовал ей через какое-то время сделать контрольный снимок позвоночника, и, думаю, она бы увидела на прооперированном участке позвоночника новую «грыжу», а возможно, еще одну в соседнем межпозвонковом диске.
Гамильтон Холл, всемирно известный хирург-ортопед, специалист по заболеваниям спины, основатель Канадского института спины, в своей книге «Ваш позвоночник» (Москва, «Бином», 1997) пишет: «Почти всем своим пациентам я объясняю две важные вещи, касающиеся хирургии.
Во-первых, только менее 2 % людей с болями в спине могут выиграть от хирургической операции; 98 % из 100 %, включая тяжелые случаи, больше выиграют от комбинации физиотерапии, лекарств, упражнений и правильных повседневных движений, т. е. занятия правильных позиций в положении стоя, сидя, лежа и т. д.».
То есть специалист, заинтересованный, казалось бы, в проведении операции по удалению грыжи позвоночника, предупреждает о достаточно малом проценте успешных исходов операций по удалению грыж позвоночника… Даже его слова «как-то выиграть» не очень воодушевляют, а эти 2 % тем более. Далее он пишет: «Идея хирургии как панацеи иногда поддерживается самими врачами.
Из лучших побуждений, пытаясь выработать у пациента оптимистическое отношение к грядущей операции, хирург может с излишним энтузиазмом говорить о том, что он приведет вас в «полный порядок» или «устранит все неприятности с вашим диском». Откровенно говоря, никакая операция на позвоночнике не дает полной гарантии.
А если бы и можно было их дать, то уж во всяком случае нельзя утверждать, что все проблемы, связанные со спиной, снимутся раз и навсегда. Через неделю или через год после успешной операции может заявить о себе какой-нибудь другой диск или сустав, никогда раньше не представлявший беспокойства. …Кроме того, широко распространено заблуждение, что хирургия – это метод, позволяющий избавиться от всех проблем быстро, раз и навсегда, избежав необходимости заниматься в дальнейшем своей спиной… На самом деле, когда после операции ваша спина становится уже не той, что прежде, у вас более чем достаточно причин заботиться о ней с помощью упражнений и выработки соответствующих привычек».
Иногда в приватной беседе с нейрохирургами я спрашиваю их, что такое, по их мнению, грыжа позвоночника.
Видя явное удивление на лице собеседника, продолжаю: «Только не говорите, что это выпадение пульпозного ядра за пределы фиброзной оболочки с ущемлением корешка спинного мозга!» Как правило, следует встречный вопрос: «А что же это?» Более того, и со своими пациентами я часто разговариваю о том, понимают ли они суть своих проблем. Это очень важно.
Так уж случилось, что мне самому пришлось пройти через несколько операций на опорно-двигательном аппарате. Три из них можно было и не делать, если бы я понимал суть своих проблем. Успешно закончилась только операция, к которой я подошел со знанием дела, понимая, что со мной сделает хирург и что делать после операции в восстановительном периоде.
Именно поэтому вопросы, которые задаю я и которые задают мне пациенты, я не считаю праздными. Так называемый «ответ» о выпадении пульпозного ядра, разрыве фиброзной оболочки и ущемлении корешка спинного мозга меня удовлетворить не может, так как я знаю, что на самом деле все происходит по-другому. Но об этом позже.
Так называемый «ответ» о выпадении пульпозного ядра, разрыве фиброзной оболочки и ущемлении корешка спинного мозга меня удовлетворить не может, так как я знаю, что на самом деле все происходит по-другому.
Я перестал спорить с диагнозом «грыжа позвоночника», который слышу из уст пациентов. Анализирую ситуацию и просто лечу… Без операционного стола, анестезии, наркоза.
Диагностика и лечение грыжи межпозвонкового диска (Сергиев Посад)
Материалы подготовлены врачом неврологом Трусовой Натальей Александровной
«Грыжа межпозвонкового диска: есть ли опасность и нужно ли ее лечить?»
ВНИМАНИЕ: Доступны онлайн-консультации врачей (более 18 специальностей).
Практически у каждого человека хотя бы раз в жизни возникают боли в спине. Они могут быть настолько интенсивными, что при обращении к врачу во время неврологического осмотра наиболее частыми являются вопросы о причине боли в спине, о возможном наличии грыжи межпозвонкового диска, насколько это опасно и как дальше с этим жить?
Благодаря широкому внедрению методов визуализации во врачебной практике (магнитно-резонансная и компьютерная томография), выявление различных дегенеративно-дистрофических изменений позвоночника (так называемый «остеохондроз»), в том числе часто грыж межпозвонковых дисков, привело к распространенному заблуждению в том, что основной причиной боли в спине является, прежде всего, грыжа.
Что представляет собой грыжа межпозвонкового диска? Под этим термином понимается пролабирование (выпячивание) пульпозного ядра межпозвонкового диска через дефект фиброзного кольца за пределы позвонков.
Сама по себе грыжа «не болит». Боль в спине возникает при сдавлении спинно-мозгового корешка и зависит, в первую очередь, от направления, в котором распространяется грыжа (а вовсе не от размера) и выраженности воспалительной реакции организма на смещение пульпозного ядра.
В большинстве случаев грыжи межпозвонковых дисков бессимптомны, т.е. не сопровождаются болями в спине.
Так, у здоровых лиц старше 30 лет грыжи дисков выявляются в 30-40% случаев, и только один человек из 10 имеет боли в спине, действительно обусловленные грыжей диска, а именно компрессией ею спинно-мозгового корешка.
Так что же тогда является причиной боли в спине? Современные исследования показали, что наиболее частым механизмом возникновения боли в спине (70-80% случаев) являются мышечные нарушения (спазм, воспаление мышцы, ее микротравматизация, сдавление расположенных в спазмированной мышце нервных окончаний) и нарушения суставно-связочного аппарата позвоночника (около 40% случаев) – функциональная перегрузка, деформация межпозвонковых (фасеточных) суставов (остеоартроз), спондилез. И только в 5% случаев боль в спине обусловлена грыжей диска, вызывающей компрессию нервного корешка.
- Следовательно, наличие грыжи межпозвонкового диска по результатам магнитно-резонансного исследования еще точно не устанавливает причину болей в спине, которую может определить только врач после тщательного неврологического осмотра и сопоставления данных клинического и МРТ-исследования. Наиболее частыми симптомами грыжи диска являются:
- · распространение боли из спины в руку или ногу
- · развитие мышечной слабости в конечности
- · наличие чувствительных расстройств в руке или ноге
В любом случае, только специалист может определить, действительно ли боль связана с наличием грыжи диска или она обусловлена рефлекторным мышечным спазмом околопозвоночных мышц и нарушением функции межпозвонковых суставов.
Факторами, провоцирующими возникновение болей в спине, являются: интенсивные физические нагрузки, длительное пребывание в определенном статическом положении (стояние, сидение, полунаклоны), гиподинамия, «неподготовленные» резкие движения, переохлаждение, стрессы.
Наличие грыжи диска по данным МРТ не является «приговором» и обязательным показанием к операции.
В настоящее время успешно проводится консервативное лечение корешкового синдрома, вызванного грыжей диска: это противовоспалительная, противоотечная терапия, лечебные блокады, препараты, действие которых направлено на снятие мышечного спазма, улучшение трофики (питания) и микроциркуляции в сдавленном корешке.
Правильно проводимая медикаментозная терапия в большинстве случаев приводит к полному регрессу болевого и корешкового синдрома, в то время как грыжа диска остается прежних размеров и локализации.
Наиболее частыми ошибками пациентов с болью в спине являются: несвоевременное обращение за медицинской помощью, неадекватное и неполное обезболивание, прием противовоспалительных препаратов слишком коротким курсом или от случая к случаю, что может привести затем к хронизации боли и затрудняет последующее полное излечение.
А когда же проводится оперативное лечение грыжи диска? Вопрос о проведении операции, согласно современным рекомендациям, ставится в случае неэффективности правильно проводимой медикаментозной терапии в течение 3 (!) месяцев. В любом случае необходим индивидуальный подход к больному, и в зависимости от выраженности болевого и корешкового синдрома, реакции на лечение, наличия сопутствующих заболеваний и противопоказаний к лечению, характера труда пациента решение о тактике лечения принимается совместно с каждым больным. Мануальная терапия в остром периоде грыжи диска с компрессией нервного корешка противопоказана.
Еще один «миф» о болях в спине – это то, что в острый период необходим постельный режим. Доказано, что в случае скелетно-мышечной боли, в независимости от того, острая она или хроническая, нет необходимости соблюдать постельный режим, даже в первые дни болезни.
Небольшая физическая нагрузка для поддержания повседневной активности не опасна и, более того, полезна, а лечебная физкультура после купирования острого болевого процесса помогает предотвратить последующие боли в спине.
Даже после оперативного лечения грыжи диска рекомендовано как можно более раннее восстановление двигательного режима, за исключением статических нагрузок на позвоночник (сидение), а также лечебная физкультура, плавание.
И еще один вопрос, часто возникающий на приеме: «Может ли грыжа диска уменьшаться, исчезать сама по себе?» Ответ: «Да, может.
С течением времени, как показали результаты современных исследований, грыжа диска может уменьшаться в размерах: участок ее, лишенный питания в результате сдавления пульпозного ядра, постепенно «высыхает», образуется секвестр («отделившийся кусочек» грыжи), который выпадает в просвет позвоночного канала и при благоприятном развитии событий (если не вызывает сдавление рядом лежащих нервных структур) безболезненно лизируется («рассасывается»), но, как правило, данный процесс занимает не один десяток лет».
Таким образом, наличие грыжи межпозвонкового диска не является приговором, не мешает нормальному двигательному стереотипу и не затрудняет повседневную активность.
Следует только избегать интенсивных физических нагрузок, поднятия тяжестей, отдать предпочтение тем видам спорта, которые уменьшают нагрузку на позвоночник, укрепляют мышцы спины, формируют правильную осанку (плавание, гимнастика, гребля).
С заботой о Вашем здоровье, Медицинский центр “Парацельс”