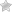Позвонки – это кости позвоночника, соединенные сочленениями, которые не только защищают спинной мозг, но и обеспечивают осевую нагрузку и поддержку конечностей. Позвоночник состоит из 33 позвонков. При переломе любого из них опорная функция нарушается. Пациент ограничен в движениях и нуждается в лечении. Неправильное срастание позвонков приводит к серьезным осложнениям, вплоть до инвалидности.
Глубокое понимание строения костей и связок важно при оценке и лечении перелома позвонка. Тело позвонка образуется путем слияния соседних склеротомов. Губчатая кость заполняет центр, а затем соединяется вместе, образуя верхнюю и нижнюю концевые пластины.
Кортикальная компактная кость покрывает остальную часть губчатой кости. Концевые пластины изготовлены из утолщенной губчатой кости и отвечают за снабжение диска питательными веществами. Эти кости образуют брюшное тело, дорсальную и кортикальную дуги позвонка.
Спереди от тела позвонка находится передняя продольная связка, которая проходит от черепа вниз к крестцу и помогает ограничить растяжение.
Позади располагается задняя продольная связка, которая проходит от текториальной мембраны до крестца и помогает ограничить сгибание. Пластинки соединяются связкой и помогают сохранять вертикальное положение.
Фасеточные суставы покрыты и стабилизированы связочной капсулой, и каждое тело прикрепляется к диску сверху и снизу, что способствует распределению осевых нагрузок.
Причины переломов
Патология возникает в результате неправильной осевой нагрузки с вращательным компонентом или без него, дистракции или вывиха в условиях:
- травмы,
- остеопороза,
- инфекции,
- метастазирования,
- других заболеваний костей.
Остеопороз является наиболее распространенным фактором, провоцирующим перелом позвонка.
Однако известно также, что травмы, рак, химиотерапия, инфекции, длительное применение стероидов, гипертиреоз и лучевая терапия ослабляют кости, что может привести к компрессионным переломам.
Этиология снижения плотности костной ткани может быть связана с курением, злоупотреблением алкоголем, дефицитом витамина D, снижением уровня эстрогена, анорексией, заболеваниями почек, длительным применением кортикостероидов и других лекарств.
Травма является второй по распространенности причиной перелома позвоночника, а ДТП являются основной причиной повреждения при этом спинного мозга. На долю инфекции остеомиелита приходится менее 0,5% случаев.
Патогенез
Позвоночник действует для стабилизации трех сил: сжатия, отвлечения и скручивания. Пик плотности костной ткани приходится примерно на возраст от 18 до 25 лет. Ремоделирование кости является частью нормальной физиологической активности, при которой остеокласты с помощью факторов транскрипции разрушают костный матрикс, а остеобласты получают сигнал о восстановлении кости.
Остеопороз – это дегенеративный путь, возникающий в результате чрезмерной резорбции кости или неадекватного формирования новой кости и приводящий к снижению плотности губчатой кости, тем самым ослабляя ее архитектуру и структуру. Впоследствии быстрое увеличение ремоделирования кости увеличивает хрупкость до такой степени, что даже малое движение приводит к компрессионным переломам.
При травме костная патоморфология возникает в результате осевой нагрузки со сгибанием или без него. Компрессионный перелом затрагивает только переднюю колонну, в то время как разрывной перелом затрагивает переднюю и среднюю колонны через тело позвонка.
Инфекция и другие заболевания позвоночника вызывают эрозию тела позвонка. Позвоночник начинает разрушаться, вызывая деформацию и потенциально приводя к перелому типа сжатия/разрыва, затрагивающему переднюю и среднюю колонны.
Виды переломов позвоночника
Системы классификации были разработаны для принятия решений о лечении. Они оценивают стабильность позвоночника, неврологический дефицит, местоположение, степень повреждения костных элементов и связанных с ними связочных комплексов.
Шейный отдел позвоночника делится на верхний и нижний отделы. Остальная часть позвоночника может подразделяться на грудной, грудопоясничный и поясничный отдел позвоночника.
Диагностика
Пожилые пациенты или пациенты с риском развития остеопороза, жалующиеся на острую боль в спине, должны пройти компьютерную томографию для оценки компрессионных переломов.
Визуализация является золотым стандартом в оценке переломов позвоночника. Боковые рентгенограммы позвоночника могут быть диагностическими как для остеопороза, так и для переломов позвоночного столба. Можно провести измерения соседних тел позвонков и сравнить их с рассматриваемым сегментом.
Компьютерная томография считается лучшим методом оценки переломов позвоночника. Она может показать взаимосвязь между костными структурами и мягкими тканями и позволяет клиницисту оценить позвоночник в трех плоскостях. Аксиальная компьютерная томография позволяет четко визуализировать ножки и ретропульсию костных фрагментов в канал.
Биомаркеры могут помочь диагностировать остеопороз, но не служат диагностическим показателем компрессионных переломов.
Возможные осложнения
Одиночные остеопоротические компрессионные переломы могут привести к большему количеству переломов в дальнейшем.
Неподвижность предрасполагает пациентов к венозному тромбозу и опасным для жизни осложнениям, таким как тромбоэмболия легочной артерии.
Это также может привести к пролежням, легочным осложнениям, инфекциям мочевыводящих путей и прогрессирующему ухудшению состояния.
Кроме того, сообщалось, что минеральная плотность костной ткани снижается на 0,25–1,00% в неделю у пациентов, находящихся на постельном режиме.
Консервативные меры лечения, связанные с длительным применением НПВП, приводят к язве желудка и желудочно-кишечным кровотечениям. Употребление опиоидов может привести к изменению психического состояния и зависимости.
Нелеченные переломы позвонков могут привести к значительным кифотическим деформациям и продолжающейся дегенерации позвоночника. Боль может ограничивать подвижность и приводить к запорам, тромбозу глубоких вен, пневмонии, декондиционированию, падениям и последующим переломам.
Существуют также осложнения после кифопластики, которые включают: утечку цемента, внутридисковую экстравазацию и цементные эмболы.
Консервативные методы лечения
Целью терапии переломов позвоночника является обеспечение стабильности позвоночника и сохранение неврологических функций. Консервативное лечение острых остеопоротических компрессионных переломов с целью уменьшения боли и улучшения функционального состояния включает прием НПВП, анальгетиков и миорелаксантов, а также реабилитационные программы и постельный режим. Фиксация при компрессионных переломах часто делается для удобства пациента и вряд ли повлияет на стабильность позвоночника. Рекомендуемым подходом является лечение основного заболевания, которое приводит к перелому позвоночного столба.
Пациенты с остеомиелитом и дисцитом будут проходить от 6 до 8 недель целенаправленного внутривенного введения антибиотиков после того, как биопсия приведет к микробиологическому диагнозу.
Хирургические методы
При постоянных болях и неэффективности консервативных методов лечения необходимо хирургическое вмешательство.
Вертебропластика предполагает увеличение тела позвонка путем инъекции полиметилметакрилата. Обычно является амбулаторной процедурой, которая занимает от одного до двух часов, когда под контролем визуализации в тело позвонка вводится игла и вводится цемент.
Этот цемент быстро затвердевает и стабилизирует трещину.
Краткосрочные результаты показали, что от 75% до 100% пациентов могут получить хорошее или умеренное облегчение боли, что также повышает функциональные возможности за счет стабилизации перелома и предотвращения дальнейшего коллапса позвонков.
Кифопластика – очень похожая процедура, но в этом случае для расширения тела позвонка перед введением цемента используется баллон. Его надувают с использованием контрастного вещества, чтобы положение и объем можно было проверить с помощью рентгеноскопии. Надувание создает полость, которая впоследствии может быть заполнена ПММА или другими типами костного цемента.
Кифопластика открывает возможности для устранения деформаций позвоночника, восстановления высоты на 50-70%. Операция потенциально может предотвратить легочные и желудочно-кишечные осложнения, связанные с тяжелым кифозом.
Кифопластика наиболее успешна в восстановлении высоты тела позвонка, если она выполняется в течение 3 месяцев после возникновения перелома или появления боли.
Другие методы включают использование системы восстановления OsseoFix и внутреннего бандажа. Также доступны более инвазивные методы, такие как передняя и задняя декомпрессия и стабилизация с установкой винтов, пластин, каркасов и стержней. Однако эти процедуры являются сложными, поскольку трудно добиться адекватной фиксации в остеопоротической кости.
Первая помощь при переломах
Пациентам с подозрением на перелом позвоночника требуется полная иммобилизация и последующая госпитализация в отделение интенсивной терапии, а также возможная поддержка дыхательных путей. Повреждение спинного мозга может привести к неконтролируемой парасимпатической стимуляции, приводящей к расширению сосудов и гипотензии.
Пациенты с острой травмой как в шейном, так и в грудопоясничном отделе должны оставаться в стационаре до тех пор, пока их не вылечат.
Реабилитация
Те, кто страдает остеопоротическими переломами позвоночника, могут сосредоточиться на предотвращении новых переломов и лечении основного заболевания, что приведет к улучшению качества жизни.
Упражнения с отягощениями и укрепление мышц являются важнейшими составляющими построения крепких костей.
Выбор здоровой пищи, отказ от курения и ограниченное потребление алкоголя должны быть частью комплексного плана лечения.
Всем женщинам после 50 лет рекомендуется проходить плановое обследование на остеопороз. Скрининг включает тестирование минеральной плотности костной ткани, измерение роста, визуализацию позвоночника и проверку биохимических маркеров.
Пациенты с остеопорозом могут получать лечение современными препаратами, которые включают бисфосфонаты, кальцитонин, гормональную терапию. Пациентам следует посоветовать бросить курить, ограничить потребление алкоголя, стать физически активными, придерживаться здоровой диеты и поддерживать здоровый вес.
Почему вам стоит выбрать клинику «Чудо Доктор»?

Опытные врачи
Наши специалисты имеют практический стаж не менее 15 лет и регулярно проходят курсы повышения квалификации
Комплексное обследование
Располагаем собственной лабораторией и передовым диагностическим оборудованием для выявления заболеваний позвоночника и суставов

Терапевтическое лечение
Разрабатываем индивидуальный курс терапии для каждого пациента, предлагаем физиотерапевтические методики
Хирургическое лечение
Проводим высокотехнологичные операции на позвоночнике
Качественный сервис
Предлагаем прием без очередей, оперативную консультацию у врачей других специальностей, комфортную психологическую обстановку
Удобное расположение
Медицинский центр «Чудо Доктор» находится недалеко от станций метро «Площадь Ильича» и «Римская» в Москве
Если вам требуется консультация врача, запишитесь в клинику «Чудо Доктор» по телефону или через сайт.
Остеопороз
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Остеопороз: причины появления, симптомы, диагностика и способы лечения.
Определение
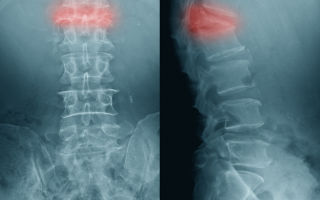
Остеопороз – это метаболическое заболевание костей, характеризующееся снижением их плотности в результате уменьшения количества костного вещества или недостаточного его обызвествления.
В кости появляются «дыры», из-за чего она становится хрупкой и склонной к повреждению даже при незначительном механическом воздействии 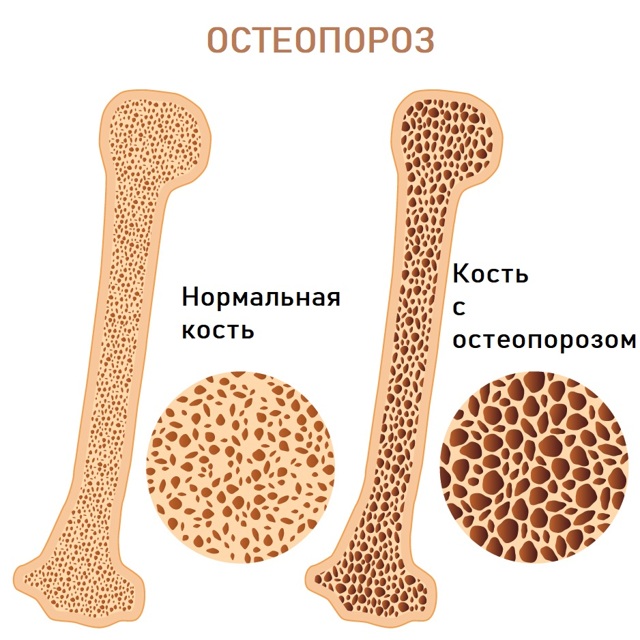 Остеопороз – очень распространенное заболевание. В России им страдают около 14 млн человек, причем у женщин остеопороз встречается чаще, чем у мужчин. Опасность остеопороза состоит в том, что заболевание не имеет характерных симптомов, которые указывали бы на начало процесса, но зная определенные факторы риска и соблюдая профилактические меры, можно предотвратить его или облегчить течение.
Остеопороз – очень распространенное заболевание. В России им страдают около 14 млн человек, причем у женщин остеопороз встречается чаще, чем у мужчин. Опасность остеопороза состоит в том, что заболевание не имеет характерных симптомов, которые указывали бы на начало процесса, но зная определенные факторы риска и соблюдая профилактические меры, можно предотвратить его или облегчить течение.
Причины появления остеопороза
В костях постоянно происходят два противоположных процесса – формирование и разрушение (костная резорбция) костной ткани. Для эффективного образования новой костной ткани требуется строительный материал, в синтезе которого принимают участие многие органы и системы организма: через желудочно-кишечный тракт в организм поступают белки, углеводы, жиры (основной строительный материал и источник энергии), минеральные вещества, такие как кальций и фосфор, которые придают костям плотность. Эндокринная система участвует в регуляции обмена веществ и интенсивности процессов образования и разрушения костной ткани. В почках образуются активные витамины, которые помогают в строительстве костей. Благодаря мышцам ускоряется рост костей. При нарушениях работы хотя бы одного звена этой сложной системы происходит нарушение баланса образования костной ткани и ее разрушения. К развитию остеопороза могут привести многие заболевания. Все факторы риска развития остеопороза принято разделять на модифицируемые (которые можно контролировать) и немодифицируемые (те, повлиять на которые нельзя). К модифицируемым факторам риска относятся:
- табакокурение;
- недостаточное потребление кальция;
- дефицит витамина D;
- злоупотребление алкоголем;
- прием глюкокортикостероидов более трех месяцев;
- низкая физическая активность;
- длительная иммобилизация (неподвижность).
К немодифицируемым факторам риска остеопороза относят:
- возраст старше 65 лет;
- женский пол;
- европеоидную расу;
- предшествующие переломы;
- низкую минеральную плотность костей;
- склонность к падениям (из-за нарушений зрения, сна, немощности, низкой физической активности или приема препаратов, вызывающих головокружение);
- наследственность (семейный анамнез остеопороза);
- гипогонадизм у мужчин и женщин (снижение выработки половых гормонов);
- снижение функции почек;
- недостаточную массу тела.
Для пациентов, у которых есть один или несколько факторов риска развития остеопороза, проводят специально разработанный скрининг, благодаря которому можно диагностировать заболевание на раннем этапе. Классификация остеопороза Существует множество классификаций остеопороза. В настоящее время используют классификацию, основанную на причине развития остеопороза. Выделяют группу первичного остеопороза, который подразделяется на:
- Постменопаузальный остеопороз (I тип).
- Сенильный (старческий) остеопороз (II тип).
- Ювенильный остеопороз (встречается у детей).
- Идиопатический остеопороз (причина которого не может быть установлена).
Вторичный остеопороз развивается на фоне одного из заболеваний:
- эндокринной системы – болезнь или синдром Иценко–Кушинга (усиленная выработка гормонов надпочечников), тиреотоксикоз (гиперфункция щитовидной железы), гипогонадизм, гиперпаратиреоз (увеличенная выработка гормонов паращитовидных желез), инсулинозависимый сахарный диабет, полигландулярная (когда в процесс вовлечены несколько желез внутренней секреции) эндокринная недостаточность;
- ревматических – системная красная волчанка, ревматоидный артрит, анкилозирующий спондилоартрит;
- органов желудочно-кишечного тракта – хронические заболевания печени и поджелудочной железы, синдром мальабсорбции (снижение способности всасывания в кишечнике), состояние после резекции (удаления части) желудка и кишечника;
- почек – хроническая почечная недостаточность, почечный канальцевый ацидоз;
- крови – лейкозы и лимфомы, миеломная болезнь (заболевания, при которых увеличивается количество тех или иных клеток крови, в том числе злокачественные опухоли крови), гемофилия (наследственная патология, характеризующаяся нарушением работы свертывающей системы крови), системный мастоцитоз (увеличение количества тучных клеток – одного из типа белых клеток крови);
- генетических нарушений (синдром Марфана, несовершенный остеогенез);
- вторичный остеопороз, развившийся на фоне других состояний, например, алкоголизма, нарушения питания, длительной иммобилизации, хронических обструктивных заболеваний легких, трансплантации органов, овариэктомии (удаления яичников);
- вторичный остеопороз, развившийся на фоне приема лекарственных средств.
Симптомы остеопороза
Для остеопороза не характерны явные клинические проявления до момента травмы.
Таким образом, можно сказать, что остеопороз проявляется своим осложнением, то есть переломом костей в ответ даже на незначительное внешнее воздействие. После перелома появляются типичные симптомы: боль, отек, покраснение и нарушение функции той части тела, где случился перелом. В некоторых случаях переломы могут происходить незаметно для человека – например, компрессионные переломы позвонков, возникающие под воздействием тяжести собственного тела, когда позвонки, пораженные остеопорозом, не справляются с нагрузкой и «сплющиваются».
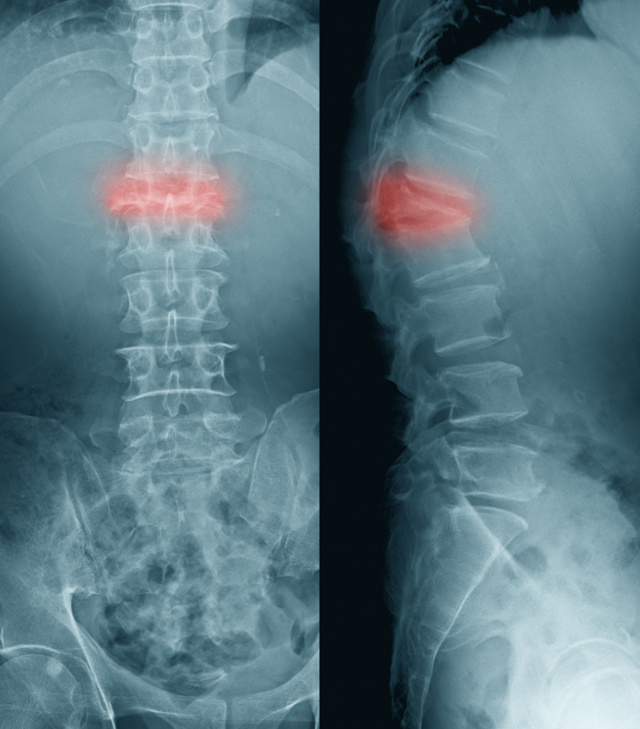 Компрессионный перелом позвоночника
Компрессионный перелом позвоночника
Заподозрить перелом позвонков при остеопорозе можно, если:
- острая боль, иррадиирущая по типу корешковой боли в грудную клетку, брюшную полость или бедро, резко ограничивающая движения, усиливающаяся при минимальных движениях;
- боль в спине появилась после падения с высоты собственного роста или после подъема тяжелых предметов, которая не проходит после приема нестероидных противовоспалительных препаратов;
- уменьшился рост;
- чувство усталости в спине после вынужденного пребывания в одном положении или ходьбы;
- «ощущение тяжести» между лопатками.
Диагностика остеопороза Физикальное обследование включает:
- измерение роста пациента (уменьшение роста на 2 см и более за 1-3 года или на 4 см и более по сравнению с возрастом в 25 лет отражает снижение высоты позвонков при компрессии);
- измерение расстояния между затылком и стеной при измерении роста (если это расстояние составляет более 5см, то можно говорить о грудном кифозе);
- измерение расстояния между нижними ребрами и крылом подвздошной кости (если это расстояние составляет ширину 2-х пальцев и менее, то можно говорить об укорочении позвоночного столба из-за компрессий позвонков).
Диагностика остеопороза включает расчет индекса массы тела. В ходе лабораторной и инструментальной диагностики исследуют причину остеопороза: носит ли заболевание первичный характер или вызвано метаболическими расстройствами. Кроме того, проводится поиск осложнений остеопороза. Врач назначает комплекс исследований, который может включать:
- клинический анализ крови (определение уровня гемоглобина, эритроцитов, тромбоцитов, лейкоцитов с подсчетом лейкоцитарной формулы);
Глюкоза (в крови) (Glucose)
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони…
Креатинин (в крови) (Creatinine)
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин
Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа…
Мочевина (в крови) (Urea)
Синонимы: Диамид угольной кислоты; Карбамид; Мочевина в крови; Азот мочевины.
Urea nitrogen; Urea; Blood Urea Nitrogen (BUN); Urea; Plasma Urea. Краткая характеристика аналита Мочевина
Мочевина является основным азотсодержащим продуктом катаболизма белков и аминокислот в организме человека. …
АсАТ (АСТ, аспартатаминотрансфераза, AST, SGOT, Aspartate aminotransferase)
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ …
Билирубин общий (Bilirubin total)
Синонимы: Общий билирубин крови; Общий билирубин сыворотки.
Totalbilirubin; TBIL. Краткая характеристика определяемого вещества Билирубин общий
Билирубин – пигмент коричневато-желтого цвета, основное количество которого образуется в результате метаболизма гемовой части гемоглобина при дест…
Общий белок (в крови) (Protein total)
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок.
Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР. Краткая характеристика определяемого вещества Общий белок
Сыворотка крови (плазма крови, лишенная фибриногена) содержит множество белков, выполняющих разнообразны…
Кальций общий (Ca, Calcium total)
Общий кальций – основной компонент костной ткани и важнейший биогенный элемент, обладающий важными структурными, метаболическими и регуляторными функциями в организме. Синонимы: Анализ крови на общий кальций; Общий кальций в сыворотке. Total blood calcium; Total calcium; Bl…
Фосфор неорганический в крови (Phosphorus, P)
Неорганический фосфор – один из основных анионов организма. Синонимы: Анализ крови на фосфор; Неорганический фосфор в крови; Сывороточный фосфор; Сывороточный фосфат. Inorganic Phosphate; Phosphorus; Serum P; PO4; Phosphate. Краткое описание определяемого …
Фосфатаза щёлочная (ЩФ, Alkaline phosphatase, ALP)
Синонимы: Анализ крови на щелочную фосфатазу; Фосфатаза щёлочная. ALK PHOS; ALKP; ALPase; Alk Phos. Краткое описание определяемого вещества Щелочная фосфатаза Щелочная фосфатаза катализирует щелочной гидролиз сложных эфиров фосфорной кислоты и органических соединений. Понятие «щелоч…
Тироксин свободный (Т4 свободный, Free Thyroxine, FT4)
Свободный, не связанный с транспортными белками плазмы крови тироксин. Синонимы: Анализ крови на свободный тироксин. Free T4; Free Form of Thyroxin. Краткая характеристика определяемого вещества Тироксин свободный
Тироксин (Т4) – один из двух основных тиреоидных гормонов щитовидной жел…
Трийодтиронин свободный (Т3 свободный, Free Triiodthyronine, FT3)
Синонимы: Свободный трийодтиронин.
Free T3. Краткое описание исследуемого вещества Трийодтиронин свободный
Трийодтиронин свободный (Т3св.) относится к тиреоидным гормонам и является не связанной с белками биологически активной фракцией общего трийодтиронина (Т3общ.), который секретируется клетка…
Тиреотропный гормон (ТТГ, тиротропин, Thyroid Stimulating Hormone, TSH)
Гормон гипофиза, регулирующий функции щитовидной железы. Один из важнейших тестов в лабораторной диагностике заболеваний щитовидной железы. Синонимы: Тиреостимулирующий гормон; Тиреотропин. Thyroid-stimulating Hormone; TSH; Thyrotropin. Краткая характеристика т…
Антинуклеарные антитела, IgG, скрининг, ИФА (Антиядерные антитела, Аntinuclear antibodies, ANAs, EIA)
Синонимы: Антинуклеарные антитела, Антинуклеарный фактор; АНФ. Antinuclear Antibody; ANA; Antinuclear factor; ANF. Краткое описание теста «Антинуклеарные антитела, IgG, скрининг, ИФА» Один из распространенных скрининговых тестов, использующихся в диагностике аутоиммунных за…
К каким врачам обращаться
При остеопорозе следует обратиться к врачу-терапевту, который назначит необходимые обследования и направит к узким специалистам. В зависимости от причины появления остеопороза и наличия осложнений может потребоваться консультация хирурга, ортопеда, эндокринолога, гематолога, гастроэнтеролога.
Лечение остеопороза
По результатам исследований врач подберет индивидуальный план лечения. Применяют как консервативные, так и хирургические методы. Все препараты, используемые для медикаментозной терапии, можно разделить на вещества, подавляющие костную резорбцию, и анаболические препараты, которые усиливают синтез костной ткани. Дополнительно в схему терапии часто входит комбинация препаратов кальция и витамина D. Хирургическое лечение применяют при осложнениях остеопороза – различных переломах костей.
Важным этапом лечения является реабилитация.
Оперативное лечение осуществляют таким образом, чтобы сократить период восстановления после травмы, чтобы пациент мог как можно скорее вернуться к активной жизни. Для ранней активации используют различные приспособления, например, дополнительную опору в виде ходунков. Активное участие в реабилитации и профилактике дальнейшего прогрессирования остеопороза принимает специалист по лечебной физкультуре (ЛФК). В дополнение к основному лечению остеопороза проводят терапию заболеваний, которые привели к развитию данного состояния.
Осложнения
Основными осложнениями остеопороза являются переломы различной локализации, которые становятся причиной временной нетрудоспособности и могут привести к инвалидизации. Самыми тяжелыми считаются переломы бедра у пожилых людей, которые, как правило, возникают при падении.
Профилактика остеопороза
- Поддержание нормальной массы тела. Недостаточный вес является фактором риска развития остеопороза, поскольку при недостатке жировой ткани замедляется выработка жирорастворимых витаминов и уменьшается количество гормонов, которые влияют на рост костей.
- Сбалансированное питание помогает снабжать организм всеми необходимыми веществами для построения новой костной ткани взамен старой.
- Регулярные физические нагрузки способствуют нормализации кровообращения и развитию костной ткани, а также тренировке равновесия.
- Отказ от приема алкоголя и табакокурения.
- Основной профилактикой осложнений остеопороза является предупреждение падений, особенно у пожилых людей. Для этого необходимо регулярно проверять зрение, заниматься лечебной и общеукрепляющей гимнастикой, тренировать равновесие.
Источники:
- Клинические рекомендации «Остеопороз». Разраб.: Российская ассоциация эндокринологов, Российская ассоциация по остеопорозу, Ассоциация ревматологов России, Ассоциация травматологов-ортопедов России, Ассоциация гинекологов-эндокринологов России, Российская ассоциация геронтологов и гериатров. – 2021.
- Федеральные клинические рекомендации по диагностике, лечению и профилактике остеопороза // Проблемы эндокринологии. 2017.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Остеопороз и переломы позвоночника
Грозное осложнение остеопороза – патологические переломы тел позвонков, возникающие даже при незначительных нагрузках. Переломы сопровождаются болевым синдромом в спине, значительно ухудшают качество жизни, а при отсутствии лечения, приводят к формированию нарастающей кифотической деформации позвоночника.
- Мультидисциплинарный подход
Лечение переломов тел позвонков, возникших на фоне остеопороза требует слаженной работы разных специалистов.
В Ильинской больнице лечением остеопороза и его осложнений занимается мультидисциплинарная команда экспертов: эндокринологи, ортопеды-травматологи, специалисты лучевой диагностики, кардиологи, неврологи, реабилитологи и семейный врач пациента.
Специалисты Ильинской больницы вовлечены в международный научно-образовательный процесс и обладают самыми актуальными, постоянно обновляемыми знаниями в своих областях медицины.
Остеопороз – хроническое системное заболевание костной ткани, характеризующиеся постепенным снижением плотности костей, нарушением их внутреннего строения и усилением их хрупкости.
Согласно данным статистики, только в Москве у 12,7% женщин и 10,3% мужчин в возрасте старше 50 лет диагностированы переломы тел позвонков на фоне остеопороза.
По всей России в возрастной группе старше 60 этот показатель составляет: 25-35% у женщин и 5-10% у мужчин.
- Симптомы переломов тел позвонков на фоне остеопороза
При неосложненных переломах тел позвонков основным симптомом является боль в спине на уровне сломанного позвонка. Боль может возникнуть резко, в момент травмы и имеет острый и опоясывающий характер. Боль усиливаться при кашле и чихании, в положение стоя, и уменьшатся в положении лежа.
Осложнения переломов тел позвонков на фоне остеопороза могут быть связаны со сдавлением отломками тела позвонка спинного мозга или спинномозговых корешков.
Помимо болевого синдрома в позвоночнике они сопровождаются признаками поражения спинного мозга: слабостью и нарушением чувствительности в нижних конечностях, нарушением функции тазовых органов.
Для диагностики компрессионного перелома тела позвонка на фоне остеопороза проводят стандартную рентгенографию в двух проекциях.
В ряде случаев для уточнения характера перелома и состояния костной ткани выполняют компьютерную томографию.
Ильинская больница оснащена двумя современными мультиспиральными компьютерными томографами, один из которых установлен в Отделении экстренной помощи и работает круглосуточно.
Проведение МРТ-исследования требуется, когда уже установлен патологический характер перелома, и необходимо уточнить его давность для выбора правильной тактики лечения.
Ильинская больница оснащена магнитно-резонансным томографом последнего поколения. Наш аппарат МРТ имеет функцию пониженной шумности и увеличенную ширину туннеля – 70 сантиметров.
Широкий туннель лучше подходит для пациентов, плохо переносящих замкнутые пространства, и для людей с избыточной массой тела.
Методы лучевой диагностики обязательно дополняет метод костной денситометрии, которую используют для количественной оценки степени выраженности остеопороза и выбора правильной тактики его лечения.
Исследование позволяет количественно оценить минеральный состав костной ткани и процентное соотношение в нем соединений кальция.
Так же, для назначения правильной терапии необходимы лабораторные исследования крови и мочи, которые помимо стандартных тестов, включают в себя исследования фосфорно-кальциевого обмена и определение биохимических маркеров костеобразования и костной резорбции (разрушения).
- Хирургическое лечение переломов тел позвонков при остеопорозе
Хирургическое лечение направлено на уменьшение болевого синдрома, устранение компрессии нервных структур, и предупреждение развития выраженной кифотической деформации позвоночника.
Во время операции хирурги производят репозицию перелома (исправление сформировавшейся кифотической деформации) и фиксацию перелома специальной металлоконструкцией. В некоторых случаях может потребоваться операция, направленная на фиксацию позвоночника и замещение сломанного тела позвонка имплантом.
Специалисты Ильинской больницы имеют большой опыт выполнения таких операций и применяют современные металлоконструкции и импланты европейских и американских производителей.
- Пункционная вертебропластика
Пункционная вертебропластика – малоинвазивная хирургическая методика, не требующая разрезов.
Через небольшие проколы на спине, в поврежденное тело позвонка по иглам вводится специальный костный цемент, который восстанавливает нарушенную опороспособность позвоночника, и позволяет быстрее достичь снижения болевого синдрома.
Данная операция подходит не всем пациентам с компрессионными переломами тел позвонков на фоне остеопороза – хирурги Ильинской больницы принимают решение о ее проведении после полного обследования пациента.
- Консервативное лечение переломов позвонков на фоне остеопороза
Консервативное лечение при переломах тел позвонков на фоне остеопороза имеет два основных направления. Первое — снижение болевого синдрома, профилактика развития грудного кифозирования и вторичной нестабильности позвоночника.
Второе — медикаментозное лечение причины возникновения перелома, то есть лечение основного заболевания – остеопороза. Лечение остеопороза до сих пор остается сложной задачей, требующей хорошей осведомленности врача и активного участия пациента в лечебном процессе.
В процессе лечения используются различные препараты: активные метаболиты витамина группы D, препараты, активирующие образование новой костной ткани или подавляющие костную резорбцию (разрушение).
Лечение остеопороза в Ильинской больнице проводят врачи-эндокринологи в содружестве с ортопедами-травматологами и семейным врачом пациента.
В Ильинской больнице реализована концепция «больницы без боли». В арсенале наших специалистов полный спектр анальгетиков, включая мощные опиодные препараты.
При наиболее стойких болевых синдромах используются лечебные блокады, стимуляция нервов высокочастотным электрическим полем, имплантация электродов для стимуляции спинного мозга и отдельных нервов, применяются специальные системы, вводящие морфин непосредственно в цереброспинальную жидкость.
Длительное нахождение пожилого пациента в постели может привести к развитию опасных осложнений. Ортопеды-травматологи Ильинской больницы рекомендуют пациентам с неосложнёнными переломами тел позвонков соблюдать постельный режим не дольше 4 дней после операции.
Пациентам подбирается поддерживающий корсет, болевой синдром купируется медикаментами и в ближайшие дни после операции начинаются реабилитационные мероприятия. Реабилитация направлена на укрепления мышц спины с помощью лечебной физкультуры.
Физические упражнения позволяют добиться снижения хронического болевого синдрома, они должны выполняться каждый день, так как после длительного бездействия лечебный эффект исчезает.
Для каждого пациента реабилитологами Ильинской больницы составляется индивидуальная программа, которая учитывает его потребности и индивидуальные особенности.
Остеопороз — взгляд эндокринолога
Масливец Мария Дмитриевна
Эндокринолог
30 апреля 2021
На консультацию к эндокринологу пациент с подозрением на остеопороз или с уже имеющимся заболеванием чаще попадает по рекомендации врача – терапевта, гинеколога или хирурга. Редко когда кто-то обращается самостоятельно. Среди пациентов, да и среди врачей иногда, существует недооценка реальных масштабов этого заболевания.
Немного тревожной статистики:
Согласно отчёту Международного фонда остеопороза (IOF:Osteoporosis in the assessment of fracture risk, 2006), после 50 лет данное заболевание диагностируется у каждой 3 женщины, каждого 5 мужчины. Из них 24% женщин и 33%мужчин умирают в течение первого года после перелома шейки бедра.
В России 14 млн. человек, а это 10% населения нашей страны, страдают остеопорозом. Еще 20 млн. человек имеют остеопению — состояние, при котором уменьшается минеральная насыщенность и масса костной ткани.
Таким образом, в России в группу потенциального риска остеопоротических переломов входит 34 млн. жителей.
При этом каждую минуту в стране у людей старше 50 лет происходит 7 переломов позвонков, каждые 5 минут – перелом шейки бедра.
Согласно статистическим данным, 10% потери минеральной плотности костной ткани в телах позвонков приводят к увеличению риска их переломов в 2 раза, а такое же снижение в бедренной кости приводит к увеличению риска перелома дистального отдела бедренной кости в 2,5 раза.
После перенесённого остеопоротического перелома риск последующих переломов составляет до 86%. Большинство пациентов после перенесённого остеопоротического перелома, не получают терапию (по данным Российской ассоциации остеопороза).
Остеопороз занимает 4-е место в списке заболеваний приводящих к летальному исходу после сердечно-сосудистых заболеваний, сахарного диабета и онкологических заболеваний.
Остеопороз – это заболевание, при котором кости становятся очень тонкими, а самое главное очень хрупкими, и именно по этой причине увеличивается риск переломов. Основная задача врача – уменьшить или предотвратить риск переломов!
Костная ткань является обновляющейся структурой, так как в ней происходят ежедневные микротравмы, которые организм успешно устраняет. Это происходит благодаря костному ремоделированию, процесс которого состоит из резорбции (разрушения, рассасывания) и костеобразования. При остеопорозе эти процессы нарушаются.
- До 16 лет происходит пик набора костной массы (в этот период формирование кости преобладает над резорбцией).
- В 30-50 лет формирование кости и резорбция происходят одинаковыми темпами.
- У людей старше 50 лет резорбция начинает превышать формирование ткани.
Недооценка опасности заболевания связана и с бессимптомны началом остеопороза. Человек обычно сначала никак не ощущает эти процессы. Существует даже такой штамп: «Остеопороз — молчаливый убийца». Мы узнаем о наличии остеопороза обычно тогда, когда происходит первый перелом. Который может случиться при минимальной травме, поднятии тяжести.
Существует несколько неспецифичных признаков остеопороза:
- изменение осанки
- боли в поясничном и грудном отделе позвоночника при длительной статической нагрузке
- старческая сутулость
- уменьшение роста
- явления пародонтоза
Остеопороз может быть первичным, связанным с менопаузой или сенильный (старческий). И вторичным, связанным с различными заболеваниями: эндокринными, ревматическими, заболеваниями почек и пищеварительной системы, заболеваниями крови.
Примерно в 40-60% случаев остеопороза у мужчин имеет вторичную природу.
У женщин 85% приходится на постменопаузальный остеопороз. Причин много, поэтому и лечением остеопороза могут заниматься врачи различных специальностей -терапевты, невропатологи, ревматологи и эндокринологи.
Факторы риска остеопороза и переломов
- Предшествующие переломы
- Возраст 65 лет и старше
- Пол – женщины имеют более высокий риск
- Наследственность (семейный анамнез остеопороза)
- Масса тела (низкая масса тела это индикатор низкой минеральной плотности кости и показатель более высокого риска переломов, в частности шейки бедра.
- Гипогонадизм (дефицит половых гормонов как у женщин, так и у мужчин)
- Курение
- Недостаточное потребление кальция
- Дефицит витамина Д
- Злоупотребление алкоголем
- Сахарный диабет 2 типа
- Ревматоидный артрит
- Целиакия
- Глюкокортикоиды (системный приём ГК более 3-х месяцев — один из ключевых факторов риска остеопороза)
- Падение — независимый фактор риска
Обследование пациента при подозрении на остеопороз
- DXA денситометрия (исследование позвоночника и проксимального отдела бедренной кости)
- Кальций и фосфор сыворотки
- Витамин D[25(OH)D3] в сыворотки крови
- Щелочная фосфатаза
- Общий белок
- Клиренс креатинина
Группы препаратов для лечения остеопороза
Одной из основных задач терапии остеопороза является предотвращение переломов, что достигается увеличением плотности костной ткани на фоне лечения, а также улучшением качества костной ткани.
Кроме того, применение немедикаментозных методов, таких как профилактика падений, отказ от вредных привычек, диета, адекватная физическая активность, образовательные программы, являются важными составляющими в лечении и профилактики остеопороза.
В настоящее время для лечения остеопороза возможен и необходим индивидуальный подбор как таблетированных, так и инъекционных препаратов из различных групп. Составляющей частью любой схемы лечения является приём витамина Д и препаратов кальция, но не ограничивается им.
Группы препаратов для лечения остеопороза
- БИСФОСФОНАТЫ
- Паратиреоидный гормон (Терипаратид)
- Ингибиторы RANKL –Деносумаб
- Стронция ранелат
- Менопаузальная гормональная терапия (по показаниям)
- Селективные модуляторы эстрагеновых рецепторов
- Кальцитонин
Необходимо помнить, что лечение данного заболевания длительное, требующее обоюдного участия и врача и пациента.
Литература:
1. Клинические рекомендации по профилактике и ведению больных с остеопорозом.Издание 2-ое дополненное/под редакцией проф.О.М.Лесняк; Российская ассоциация по остеопорозу.-Ярославль: ИПК «Литера»,-2014.-24 с
2. М. И. Ярмолинская. Постменопаузальный остеопороз. Клиника, диагностика, профилактика, лечение. Учебное пособие. Москва: издательство «Серебряные нити»,2014.-60с
3. FRAX способ оценки риска переломов ВОЗ, Health Organization Collaboraing Centre for Metabolic Bone Diseases,University of Sheffield,UK.