Медицинский редактор: Земерева Н.Ю., физиотерапевт.
Апрель, 2021.
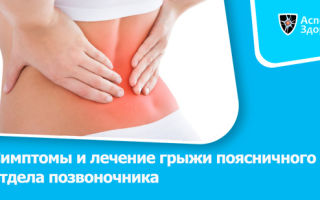
Межпозвоночная грыжа – состояние, при котором ядро межпозвоночного диска смещается по направлению к периферии позвонка с разрывом окружающего его фиброзного кольца.
Позвоночные диски – это хрящевые пластинки, расположенные между телами позвонков в каждом межпозвоночном сегменте.
Их функция заключается в амортизации, то есть в стабилизации и передаче нагрузки с одного позвонка на другой.
В норме межпозвоночный диск окружен соединительнотканным кольцом, которое является дополнительным амортизирующим средством, а также создает естественную границу межпозвоночного сустава.
При формировании грыжи происходит нарушение целостности фиброзного кольца, вследствие чего нарушается распределение нагрузок на межпозвоночный диск и позвонок в сегменте. Это ведет к смещению диска к периферии, а также к сдавлению им соседних анатомических соединений.
модель грыжи межпозвоночного диска
Причины
Основные причины возникновения межпозвоночной грыжи:
- повреждения позвоночника. Воздействие, которое способно привести к грыже межпозвоночного диска, чаще всего имеет бытовой характер: поднятие тяжестей, несоответствующих физическим способностям, или резкое сгибание/разгибание спины. В таких ситуациях возникает перенапряжение, иногда настолько сильное, что происходит надрыв фиброзного кольца, окружающего межпозвоночный диск. Как только кольцо подвергается подобной деформации, его прочность снижается в несколько раз, и обычная нагрузка собственной массой тела на межпозвоночный диск приводит к постепенному увеличению размера дефекта, то есть формируется грыжа;
- заболевания опорно-двигательной системы. Люди, страдающие таким заболеванием, как остеохондроз, наиболее подвержены образованию межпозвоночных грыж. Это связано с тем, что при остеохондрозе происходит истончение соединительнотканных компонентов сустава, которое, в итоге, приводит снижению устойчивости к нагрузкам. Как следствие, обычные для здорового человека нагрузки грозят больному разрывом фиброзного кольца и возникновением грыжи по сценарию, аналогичному ее развитию при повреждении позвоночника.
Виды
- Кроме того, что грыжи межпозвоночного диска могут быть первичными (при травмах и повреждениях) и вторичными (появившимися вследствие заболеваний опорно-двигательного аппарата), по характеру деформации межпозвоночного диска различают секвестрированную грыжу и грыжу Шморля.
- При секвестрированной грыже ядро межпозвоночного диска отрывается от самого диска и самопроизвольно смещается в одну из сторон.
- Грыжа Шморля – состояние, характеризующееся вдавлением ядра межпозвоночного диска в кость позвонка с деформацией кости разной степени и формы.
Грыжи также классифицируют с учетом отдела позвоночника, в котором они появились. Так, бывают шейные, грудные и поясничные межпозвоночные грыжи. Наиболее частой формой межпозвоночных грыж является поясничная.
Симптомы межпозвоночной грыжи
Симптоматика варьируется в зависимости от того, в каком из отделов позвоночника произошло образование грыжи.
Проявления грыжи шейного отдела
- боль в шее, которая распространяется на плечи и руки;
- головокружение, чаще всего появляющееся при движениях;
- повышение артериального давления;
- приступы головных болей, которые, как правило, сочетаются с головокружениями и повышением артериального давления;
- чувство онемения в пальцах рук.
Подобная симптоматика связана с тем, что образовавшаяся грыжа сдавливает соседние нервные образования, а это, в свою очередь, приводит к рефлекторным реакциям.
Грыжи пояснично-крестцового и грудного отделов
Для межпозвоночной грыжи в пояснично-крестцовом отделе характерны другие симптомы, также связанные с ущемлением нервных волокон:
- боль в области пораженного межпозвоночного сегмента, которая усиливается при нагрузке и может иррадиировать в ягодицу, заднюю поверхность бедра, голень и стопу;
- онемение нижних конечностей, потеря кожной термической чувствительности;
- нарушения со стороны мочеполовой системы и кишечника: учащенное или, наоборот, редкое мочеиспускание, недержание мочи, снижение или полное исчезновение потенции у мужчин, онемение в области половых органов, а также нарушения пищеварения: запоры или диарея. Подобное разнообразие симптомов возникает из-за особенностей развития заболевания у каждого конкретного пациента.
Для грудного отдела позвоночника характерен, преимущественно, болевой синдром. Боль возникает при длительной работе, наклонах спины, часто сочетается со сколиозом или кифозом грудного отдела.
Диагностика межпозвоночной грыжи
Лечением и диагностикой межпозвоночной грыжи занимается нейрохирург, ортопед, физиотерапевт (дополнительно).
Для диагностики межпозвоночной грыжи используются следующие методы:
- опрос и осмотр больного. Проводятся с целью оценить общее состояние больного, особенности грыжи и ее локализацию. После этого врач назначает дополнительные методы исследования;
- наиболее распространенным методом диагностики является магнитно-резонансная томография. Она позволяет визуализировать позвоночник и межпозвонковые сегменты. МРТ также позволяет дифференцировать межпозвоночную грыжу, онкологические заболевания опорно-двигательной системы и опухоли спинного мозга, которые могут давать схожую симптоматику;
- в качестве альтернативы МРТ может использоваться рентгенография позвоночника, которая также способна визуализировать место поражения. Часто она назначается предварительно, с целью сбора данных, необходимых для МРТ.
Лечение межпозвоночной грыжи
Грыжа межпозвоночного диска является нестабильным состоянием. Это значит, что при благоприятных условиях возможно наступление ремиссии заболевания с исчезновением клинических симптомов и улучшением состояния. Такая ремиссия происходит у 75% больных, которым проводится адекватная консервативная терапия.
Консервативная терапия межпозвоночной грыжи заключается в приеме противовоспалительных препаратов из группы НПВС:
- ибупрофен,
- диклофенак,
- фенилбутазон,
- ацеклофенак,
- индометацин.
Также создаются условия для заживления поврежденного фиброзного кольца: покой, исключение физических нагрузок.
ЛФК при грыже диска поясничного отдела позвоночника1
Данная методика была опробована на пациентах в возрасте от 40 до 75 лет с межпозвоночной грыжей в поясничном отделе. Она показала свою эффективность — у участников исследования значительно снизились болевые ощущения, укрепился мышечный корсет, за счет чего искривленный позвоночник значительно выпрямился.
Согласно результатам исследования, первые значительные улучшения пациенты почувствовали через 2 недели ежедневных занятий.
Важно! Все упражнения должны выполняться медленно, любые болевые ощущения недопустимы.

А 1-4: исходное положение: лежа на спине, ноги выпрямлены, руки вдоль туловища.
- Одна нога поднимается до комфортного состояния (в идеале примерно на 60 градусов) и удерживается в этом положении в течение 5 секунд, затем медленно опускается.
- Упражнение повторяется для другой ноги.
- Обе ноги одновременно поднимаются и удерживаются 5 секунд, затем медленно опускаются.
- Обе ноги одновременно поднимаются, но уже не так высоко (в идеале на 30 градусов), удерживаются 5 секунд, затем медленно опускаются.
- Этот комплекс повторяется 5 раз.
Важно! Поясница всегда прижата к полу. Если поясничный прогиб убрать не удается, можно под копчик подложить свернутое полотенце. Если указанную амплитуду делать сложно, то ноги допускается поднимать не так высоко.
В 1-4: исходное положение: лежа на спине, колени согнуты.
- Обнять одно колено обеими руками и притянуть его к туловищу, удерживать 5 секунд.
- Повторить для другой ноги.
- Повторить по 5 раз для обеих ног.
- Из исходного положения поднять таз вверх до комфортного состояния и удерживать это положение 5 секунд.
- Повторить 5 раз.
С 1-4: исходное положение: лежа на животе, локти согнуты и прижаты к телу, кисти рук под плечами, шея расслаблена.
- Медленно поднять ногу от бедра и удерживать в таком положении 3 секунды.
- Повторить для другой ноги.
- 5 подходов.
- Оставаясь в исходном положении вытянуть руки перед собой.
- Приподнять левую руку и правую ногу, удерживать 3 секунды
- Приподнять правую руку и левую ногу, удерживать 3 секунды.
- 5 подходов
- С вытянутыми руками приподнять верхнюю часть тела и ноги до комфортного состояния, не перегружая поясницу. Удерживать 3 секунды.
- 5 подходов.
D 1-4: исходное положение: лежа на животе, локти согнуты на уровне плеч, шея расслаблена.
- Медленно выпрямить руки, удерживать такое положение 15 секунд
- Не меняя местоположения рук и коленей, прижать живот к бедрам — 15 секунд.
- Встать на одно колено, второе согнуто на 90 градусов, спина прямая — удерживать 15 секунд.
- Повторить для другого колена.
- Лечь на спину, руки по сторонам, колени согнуты под углом 90 градусов, повернуться в сторону, опустив внешнюю сторону бедер на пол — 15 секунд.
- Повторить в другую сторону.
Комплекс выполнять ежедневно.
Хирургическое лечение
- В случае отсутствия эффекта или при прогрессировании болевой и неврологической симптоматики применяют лечение оперативное.
- Существует несколько принципиально различных подходов к хирургическому лечению, но все они так или иначе направленны на удаление или иссечение пораженного межпозвоночного диска.
- Наиболее распространенной операцией является микрохирургическое удаление грыжи межпозвоночного диска или микродискэктомия.
- Эта операция в настоящее время является стандартом хирургического лечения межпозвоночных грыж, так как признана наиболее эффективной с точки зрения лечебного эффекта и наименее инвазивной (травмирующей), что снижает риск развития послеоперационных осложнений и длительность реабилитации.
Она проводится под общей анестезией в положении больного на животе, состоит из нескольких этапов:
- создание окна доступа к межпозвоночному сегменту. Для этого выполняется маленький разрез кожи над позвоночником, сквозь который в его структуру вводятся микрохирургические инструменты. Это делается под контролем мощной медицинской оптики, которая способствует максимальной точности и безопасности всей процедуры;
- после создания доступа, в зависимости от того, как именно расположена грыжа, хирург проводит необходимые резекции костной ткани позвонков;
- когда грыжа полностью визуализирована, хирург проводит ее полную или частичную резекцию с последующей пластикой образовавшей полости;
- после удаления грыжи хирург производит ревизию операционного поля и осуществляет выход из операции: смещенные ткани сдвигаются в естественное положение, рана зашивается.
Такая процедура длится от 2 до 4 часов. Послеоперационный период пребывания пациента в стационаре составляет 5-7 дней. После выписки даются рекомендации, которые включают:
- ношение полужесткого корсета в течение 2-3 недель;
- ограничение пребывания в положении сидя;
- ограничение любых физических нагрузок.
Реабилитационный период длится 2-4 месяца, после чего ограничения снимаются.
В качестве альтернативы микродискэктомии может проводиться эндоскопическое удаление межпозвоночной грыжи.
Принципиальное отличие этого метода от микродискэктомии только в том, что для хирургических манипуляций применяется не микрохирургическое, а эндоскопическое оборудование, а для создания доступа используются проколы кожи вместо разреза. Но когда хирург находится внутри доступа, все манипуляции полностью аналогичны его действиям при микродискэктомии.
Часто выбор операции зависит от того, какой из методов больше практикуется конкретным хирургом. Сравнительные данные показывают, что серьезных различий в послеоперационном периоде нет2, а риск осложнений при правильно проведенном вмешательстве не зависит от выбора метода. Тем не менее, большая часть нейрохирургов отдает предпочтение микродискэктомии как более простой операции в исполнении.
Осложнения и прогноз
При правильном консервативном лечении чаще всего наступает длительная ремиссия заболевания с короткими периодами обострений. Для большинства пациентов этого достаточно, чтобы с незначительными ограничениями нагрузок сохранять трудоспособность.
После оперативного вмешательства при соблюдении всех рекомендаций лечащего врача происходит выздоровление. Однако для профилактики различного рода воспалительных заболеваний позвоночника рекомендуется избегать серьезных физических нагрузок.
В случае неадекватного лечения, его отсутствия или пренебрежения к рекомендациям врача происходит усиление клинических проявлений, приводящее к серьезному постоянному болевому синдрому, постепенному сковыванию конечностей, которое крайне негативно сказывает на трудоспособности.
В редких случаях возможны рецидивы межпозвоночной грыжи. При этом ставится вопрос о повторном обследовании для выявления провоцирующей причины.
Источники:
Блог
Грыжа позвоночника сопровождается многочисленными симптомами, проявляющимися в пояснице и нижних конечностях. Знание симптомов и их своевременная диагностика важны для результативного лечения. Его отсутствие может привести к лишению работоспособности человека. В зависимости от этапа развития грыжи поясничного отдела позвоночника применяются разные виды лечебных терапевтических мер.
Что такое межпозвоночная грыжа поясничного отдела?
Межпозвоночной грыжей называют заболевание, возникающее из-за нарушения целостности фиброзного кольца и смещения центральной части межпозвоночного диска. В результате сдавливаются спинномозговые нервные окончания и воспаляются окружающие мягкие ткани.
Грыжа формируется по причине прогрессирования дегенеративно-дистрофических процессов в самом позвоночнике, которые затронули какой-либо из элементов между 2 (двумя) смежными позвонками.
Для лечения грыжи позвоночника поясничного отдела Вы можете обратиться в нашу клинику «Аспект Здоровья» в Уфе.
Виды межпозвоночной грыжи
Общая классификация межпозвоночных грыж включает разделение патологии в зависимости от местоположения очага поражения в конкретном отделе позвоночника:
- шейном;
- грудном;
- поясничном.
Расположения в пределах канала спинного мозга:
- околосрединные;
- заднесрединные;
- заднебоковые.
По размерам:
- 1-3 мм – протрузия;
- 3-6 мм – пролапс;
- 6-15 мм − развитая грыжа.
Анатомическому признаку:
- свободная;
- блуждающая;
- перемещающаяся.
Особо выделяется грыжа Шморля, представляющая из себя внедрение частей ядра на уровне губчатых тканей позвонка, что не вызывает сдавливания спинномозговых структур и нервных окончаний. Грыжа позвоночника поясничного отдела чаще всего диагностируется на уровне позвонков L4-L5 и L5-S1.
L4-L5
Поясничная грыжа составляет более 50% всех случаев поражения данной патологией позвоночника, причем в 46% − это уровень сегмента L4-L5. Разделение происходит на следующие виды:
- срединная – находится эпидурально и нередко достигает больших размеров. Может проникать через оболочку нервов в субарахноидальное пространство;
- переднебоковая − располагается за пределами передней окружности туловища позвонка. Для неё характерно отслаивание продольных передних связок, приводящее к формированию симпатического синдрома;
- заднебоковая − проходит сквозь заднюю часть фиброзного кольца и со стороны средней линии проходит в том месте, где появляются серединные грыжи, сбоку (латеральные), а также рядом со средней линией (парамедианные).
L5-S1
Такая межпозвоночная грыжа поясничного отдела образуется между 5 поясничным и 1 крестцовым позвонками. По направлению смещения она бывает:
- дорзальной или задней − в сторону спинномозгового канала;
- циркулярной − равномерное выпячивание диска;
- фораминальной − выпячивание в сторону боковых отверстий столба, откуда выходят корешки нервов;
- диффузной − неравномерное расположение смещений на нескольких местах диска;
- парамедианной или медианной − выпячивание немного от центра или непосредственно к центру канала спинного мозга.
Наиболее опасными являются задние и фораминальные варианты. В первом случае смещенный диск и поврежденное ядро соприкасается с «конским хвостом», во втором − ущемляет отходящие в сторону от позвоночника нервные корешки.
Чем опасна межпозвоночная грыжа?
Помимо неврологической симптоматики, которая включает такие опасные осложнения при ущемлении грыжи позвоночника поясничного отдела, как парезы и параличи, поражению могут быть подвержены и внутренние органы, что приводит к хроническим заболеваниям органов пищеварительной системы и таза.
Причины развития грыжи
Причина после появления межпозвоночной грыжи поясничного отдела никуда не исчезает, то есть после этого есть риск формирования ещё одного образования, или увеличения имеющегося. Среди главных провоцирующих факторов выделяют мышечный дисбаланс, дисплазию и дистрофию. К дополнительным относятся физические перегрузки, сколиоз, травмы.
Стадии развития
Любой этап развития поясничной грыжи сопровождается определенной симптоматикой. Выделяют следующие стадии:
- Пролапс − незначительное смещение диска, который встает на место, если провоцирующие факторы перестают действовать.
- Протрузия − выраженное смещение, но в пределах границ позвоночника.
- Экструзия − ядро выходит из дискового пространства.
- Секвестрация − происходит разрыв, растрескивание тканей.
- Симптомы и признаки патологии
На ранней стадии развития грыжи в поясничном отделе симптоматика продолжительное время не проявляется. Со временем наступает следующая клиническая картина:
- болевые ощущения в нижнем отделе позвоночника, ягодице и ноге (боль в нижней конечности в основном выражена сильнее);
- ограничительная подвижность поясничного отдела;
- ослабление мышц ног, вплоть до парализации;
- острые прострелы в нижней части спины;
- онемение и покалывание в ягодицах, ногах или бедре;
- невозможность пошевелить пальцами стоп или приподнять их;
- сутулость из-за нарушения осанки;
- нарушение функционирования органов малого таза (бесконтрольное мочеиспускание и дефекация);
- асимметричное положение тела;
- хромота;
- неправильная работа сальных желез той конечности, в которой поражены нервы.
Диагностика
При возникновении неприятных симптомов нужно обратиться к нейрохирургу для диагностики и выявления стадии развития грыжи поясничного отдела. В клинике «Аспект Здоровья» врачи осмотрят пациента и назначат обследование КТ или МРТ (визуализируется нарушение дисков).
Напоминаем, что результаты снимков не расскажут обо всей симптоматике болезни. В нашей клинике мы лечим каждого больного индивидуально не по снимку, а по наличию тех или иных симптомов.
Соблюдать нужно несколько рекомендаций:
- не находиться долго в одном положении тела, его нужно периодически менять;
- заниматься больше плаванием, что положительно влияет на позвоночник;
- чаще лежать, в таком состоянии снимается нагрузка с позвонков;
- не носить тяжести;
- не делать резких движений;
- нельзя разогревать или переохлаждать больной участок.
Лечение грыжи
Выделяют два способа лечения − консервативный и оперативный.
Консервативное лечение делится на следующие виды:
- медикаментозное – основано на приеме различных лекарств;
- немедикаментозное.
Немедикаментозная терапия, которая состоит из следующих процедур:
- физиопроцедуры (лазеротерапия, электрофорез, магнитотерапия, иглоукалывание, точечная рефлексотерапия, гирудотерапия и др.);
- массажная техника (применяется только в период отсутствия обострения);
- ЛФК (упражнения разработаны для укрепления мышц позвоночника: осторожные вращения, повороты, наклоны корпуса).
Хирургическое вмешательство для удаления грыжи поясничного отдела подразумевает использование следующих методов:
- дискэктомия (удаляется только часть позвоночного диска);
- лазерная реконструкция (происходит удаление лишней влаги из поврежденной пульпы);
- в запущенном случае удаляется полностью диск и ставится протез.
Острый период
Продолжается до 1 недели, и в это время грыжа позвоночника поясничного отдела проявляется экссудативным воспалением. Здесь врач должен решить, требуется или нет операция. Абсолютными показаниями к ней являются спинальный инсульт, тазовые расстройства, реактивный эпидурит, синдром «конского хвоста». В остальных случаях назначается консервативная терапия.
Пациенту требуется пастельный режим, использование фиксирующего пояса. Важно минимизировать болевой синдром за счет анальгетиков.
Также применяют НПВС, среди которых предпочтение за счет быстродействия отдается Диклофенаку и его аналогам. В комплексе обязательно присутствуют противоотечные средства, например, Фуросемид, Ацетазоламид.
Добавляются сосудистые медикаменты и новокаин-дексоновые внутрикожные блокады.
Среди дополнительных методов, по поводу использования которых до сих пор присутствуют противоречивые мнения, можно назвать согревающие процедуры, рефлексотерапию, магнитно-лазерную терапию, электрофорез
Подострый период
Поясничная грыжа переходит в подострый период на 2-3 неделе. Вокруг нее образуются спайки, деформирующие эпидуральное пространство и сдавливающие нервные корешки. Если лечение межпозвоночной грыжи поясничного отдела идет правильно, то боли стихают.
Тогда обезболивание и противоотечные лекарства можно не использовать дальше. Индивидуально решается вопрос относительно мануальной терапии. Назначается электрофорез с лидокаином, лидазой, оксибутиратом натрия и другими медикаментами.
Если есть нарушения чувствительности, добавляют дорсанвализацию, вегетативные отклонения-магнитотерапию.
Восстановительный период
Восстановительная стадия при грыже позвоночника поясничного отдела наступает на 4-6 неделе и может продолжаться до полугода. Все медикаменты отменяют и назначают ЛФК с упражнениями без поворотов, подъемов тяжестей и наклонов. При парезах добавляется электростимуляция. Основная цель − ликвидировать болевой синдром.
От фиксирующего пояса при поясничной грыже даже на восстановительном этапе врачи отказываться не рекомендуют.
Позитивные сдвиги вызывает бальнеотерапия, пациенты отправляются в санатории, где активно используются различные лечебные ванны, среди которых лучшей эффективностью при межпозвоночной грыже поясничного отдела обладают радоновые, сульфидные, сероводородные.
Помогут расслабить мышцы и снять боли скипидарные ванны. Пожилым людям и пациентам с сердечно-сосудистыми заболеваниями рекомендуют посещать хлоридно-натриевые ванны.
Особенности оперативного лечения
Современная медицина при борьбе с грыжами позвоночника поясничного отдела все больше делает акцент в сторону малоинвазивных хирургических методов. В любом случае, к операциям прибегают только в тех ситуациях, когда не помогли все остальные способы и при наличии абсолютных показаний, которые были перечислены ранее.
Осложнения и последствия
Если не предпринимать действий к лечению межпозвоночной грыжи поясничного отдела, появляется риск формирования люмбомиалгических кризов.
Это локализованные волнообразные боли, длящиеся несколько дней. Кризы затем меняются синдромом ишиаса, когда боль возникает в определенном месте, например, ноге.
Со временем она мигрирует в дистальную зону иннервации седалищного нерва − пах или бедро.
Насторожить должны парестезии в нижних участках ног, что может свидетельствовать о риске ухудшения двигательной активности вплоть до мышечной атрофии.
Серьезные осложнения поясничной грыжи могут задеть мочеполовую систему, что у мужчин может сопровождаться нарушением потенции и гинекологической патологии у женщин. И самое опасное последствие − это паралич нижних конечностей.
Профилактика межпозвоночной грыжи
К общепринятым мероприятиям относятся занятия спортом, укрепление мышц спины, отказ от поднятия чрезмерно тяжелых грузов, а также полноценный сон, активный образ жизни и использование для сна ортопедического матраса.
Для того чтобы не усугубить свое здоровье, обращайтесь в клинику «Аспект Здоровья» в Уфе. Вы можете позвонить нам по телефону: +7 (347) 258-86-76.
ᐈ Межпозвоночная грыжа ~【Симптомы и лечение】
???? Межпозвоночная грыжа
Меню
Межпозвоночная грыжа – это смещение деформированного межпозвоночного диска, которое происходит в результате повреждения целостности фиброзного кольца. Эта патология является самым серьезным осложнением остеохондроза дегенеративно-дистрофического характера. Она приводит к появлению сильных болей в спине и значительному нарушению трудоспособности.
В зависимости от места локализации патологию разделяют на грыжи шейного, грудного или поясничного отдела.
Межпозвонковые грыжи, чаще всего, развиваются в пояснично-крестцовом отделе. Намного реже патология затрагивает шейный и еще реже – грудной отдел.
В зависимости от причины развития грыжи разделяют на:
- первичные – возникают вследствие травм или чрезмерной физической нагрузки;
- вторичные – вызываются дегенеративными изменениями дисков, разрушением и усыханием оболочек.
В зависимости от размера грыжи подразделяются на:
- маленькие – в шейном отделе до 2 мм, в поясничном до 4 мм;
- средние – до 4 мм или до 7 мм;
- большие – до 6 мм или до 9 мм;
- огромные – до 8 мм или до более 9 мм соответственно.
В зависимости от вида тканей, выступающих за пределы межпозвоночного диска, грыжа бывает:
- пульпозной – ядро проникает в околопозвоночное пространство через трещины фиброзного кольца;
- хрящевой – фрагменты межпозвоночного хряща утрачивают свою эластичность и выпячиваются в околопозвоночное пространство, сжимая окружающие ткани.
Иногда межпозвоночная грыжа выпадает не в позвоночный канал, а попадает в тело позвонка через гиалиновую пластину. Такие выпячивания называют грыжами Шморля. Обычно, они протекают бессимптомно, но при их большом количестве у человека могут появляться боли в спине.
Основные причины межпозвоночной грыжи:
- запущенные формы остеохондроза;
- травмы позвоночного столба.
Обычно, межпозвоночные грыжи формируются вследствие дегенеративно-дистрофических изменений в тканях дисков на фоне остеохондроза. Возникновению заболевания способствуют разные факторы:
- интенсивные физические нагрузки;
- длительные нагрузки при нахождении в одной позе (стоя, сидя);
- поднятие тяжестей;
- резкие движения;
- лишний вес;
- сколиоз и другие нарушения осанки;
- аномалии развития позвоночного столба;
- ранее перенесенные травмы позвоночника;
- неправильное питание, приводящее к нарушению строения костной и хрящевой ткани.
Грыжи межпозвоночного диска чаще формируются у людей 30-50 лет.
Как правило, они обнаруживаются у мужчин, поскольку их профессии чаще связаны с физическими нагрузками. Намного реже грыжи диагностируются у детей и подростков. Но, в последнее время патология “помолодела” и выявляется чаще. В детском возрасте они провоцируются травмами шейного отдела во время родов или неправильным распределением нагрузки на спину.
- При травмах позвоночника формирование грыж вызывается нарушением целостности тканей дисков.
- При переломах и ушибах повреждаются окружающие ткани, смещаются позвонки, формируются сращения и рубцы.
- При подвывихах происходит уменьшение размера межпозвонковых отверстий.
В формировании межпозвоночной грыжи выделяют четыре стадии:
- пролапс – диск смещается на 2-3 мм;
- протрузия – диск смещается на 4 мм и более, при этом ядро тоже смещается, но не выходит за пределы фиброзного кольца;
- экструзия – смещение ядра вызывает расслоение или формирование трещины в фиброзном кольце и из-за этого ядро выпячивается за пределы диска;
- секвестрация – фиброзное кольцо разрывается и пульпозное ядро полностью выходит за его пределы.
Выпячивание грыжи может происходить в любом направлении – слева, справа, сзади или спереди. Если грыжа возникает сбоку или спереди, то она не повреждает окружающие ткани. При возникновении грыжи сзади выпячивание давит на нервы и мягкие ткани.
Признаки межпозвоночной грыжи определяются многими факторами: место расположения, размер и направление выпячивания. Главное проявление грыжи – болевой синдром.
Боль появляется в той части спины, в которой находится выпячивание. Она усиливается при любой нагрузке и обычно уменьшается в положении лежа.
В зоне локализации выпячивания мышцы напряжены и человек пытается ограничивать движения этой части спины.
При увеличении межпозвоночной грыжи напряжение в мышцах нарастает. Болевой синдром ощущается больным постоянно. Боль не проходит в положении лежа, возникает ограничение в движениях пораженного участка спины.
Особенные симптомы грыж межпозвоночного диска в поясничном отделе:
- боль отдает в ягодицы, распространяется по внешнему краю бедра до большого пальца стопы;
- больному тяжело стоять на пятках или на носках;
- ощущения покалываний, «ползания мурашек», жжения;
- онемение ног;
- нарушения при опорожнении кишечника и мочеиспускании.
При грыжах в шейном отделе появляются другие симптомы:
- боль отдает в голову и грудную клетку;
- головокружения (особенно при поворотах головы);
- пульсирующие боли в голове усиливаются при движении и не устраняются приемом обезболивающих препаратов;
- нарушения чувствительности в руках;
- перепады АД;
- искривление шеи (иногда).
Межпозвоночная грыжа в грудном отделе вызывает:
- боли в груди и лопатках, усиливающиеся при наклонах, при глубоком вдохе или поднятии рук;
- жжение, покалывания и ощущения «ползания мурашек» в зоне лопаток и ниже;
- неприятные ощущения в животе;
- нарушения в работе щитовидной железы.
Проявления грыж возникают не внезапно. Они развиваются постепенно и дополняются новыми признаками по мере роста выпячивания.
Межпозвоночная грыжа, симптомы которой были обнаружены на ранних стадиях, лучше поддается лечению.
Наличие грыжи не является противопоказанием к беременности. Однако, она может сделать процесс вынашивания более болезненным и сложным. Поскольку, нагрузка на спину во время гестации существенно возрастает.
Изменяющийся гормональный фон сначала способствует формированию мышечных блоков из-за повышенной выработки прогестерона, а на поздних сроках вырабатывающийся релаксин расслабляет мышцы спины, чем в еще большей мере повышает нагрузку на межпозвоночные диски. Именно поэтому, врачи рекомендуют женщинам до планирования зачатия улучшить состояние позвоночника.
Беременность при межпозвоночной грыже может приводить к обострению медицинской проблемы. Минимизировать риск поможет умеренная физическая активность, регулярная гимнастика, правильное питание, отказ от долгого нахождения в одной позе, ношение бандажа, сон на ортопедическом матрасе и подушке, использование ортопедических стелек и обуви.
Беременность может не только способствовать обострению межпозвоночных грыж, но и становиться причиной их развития. Возникающие боли негативно отражаются на состоянии женщины. Она снижает свою активность, испытывает нервное напряжение. Эти проявления могут негативно отражаться и на состоянии плода.
При появлении симптомов грыжи межпозвоночных дисков беременной следует пройти курс лечения. Препараты и физиопроцедуры назначаются с учетом гестации.
При выборе метода родов врач-ортопед учитывает все особенности клинического случая, а акушер-гинеколог принимает окончательное решение.
Отсутствие правильного лечения приводит к следующим последствиям межпозвоночной грыжи:
- постоянные боли в спине;
- ущемление грыжи;
- ограничение подвижности позвоночника;
- тяжелые нарушения походки;
- мышечная слабость;
- недержание кала и мочи;
- паралич ног;
- вестибулярные расстройства при синдроме позвоночной артерии (шум в ушах, головокружения, обмороки).
При ущемлении у больного возникает резкая и сильная боль. В некоторых случаях это осложнение может приводить к появлению парезов или паралича ног, нарушений функций органов таза.
При появлении признаков ущемления межпозвоночной грыжи следует:
- уложить больного на спину на ровную поверхность;
- успокоить пострадавшего и попросить его соблюдать полный покой;
- дать принять обезболивающий препарат;
- вызвать бригаду экстренной помощи.
Больного с подозрением на ущемление грыжи максимально бережно транспортируют в стационар и выполняют МРТ для подтверждения диагноза. При необходимости пациента готовят к проведению операции.
Заподозрить возникновение межпозвоночной грыжи врач может по жалобам пациента, истории его болезни и после проведения некоторых тестов.
Для точного диагноза и уточнения всех особенностей грыжи обязательно проводится ряд инструментальных исследований:
- МРТ;
- мультиспиральная КТ;
- миелография.
Для исключения влияния на позвоночник других патологий больному могут назначаться лабораторные исследования.
Как диагностировать межпозвоночную грыжу определяет врач-вертебролог, учитывающий все особенности клинического случая.
Тактика лечения этой патологии определяется размерами, местом локализации и характером течения грыжи. На начальных стадиях могут использоваться консервативные методы.
Лечение проводится амбулаторно или стационаре.
Объем физической активности пациента и нагрузок определяется врачом. Полностью исключается подъем тяжестей и осевая нагрузка, ношение сумок на одном плече. Бег может разрешаться только в медленном темпе.
Для лечения межпозвоночной грыжи без операции применяются:
- медикаментозная терапия – пациенту назначаются нестероидные противовоспалительные препараты, глюкокортикоиды, миорелаксанты, хондропротекторы, витамины группы В (в форме инъекций и таблеток), адаптогены, спазмолитики и метаболические средства;
- физиотерапевтические процедуры – электрофорез с лекарственными препаратами, магнитотерапия, фонофорез, массаж, мануальная терапия, лечебная физкультура, лазеротерапия, акупунктура, гирудотерапия.
Особенно важна при лечении грыж лечебная физкультура. Комплекс упражнений должен составляться врачом индивидуально. Занятия проводятся ежедневно.
Для купирования болей в спине и уменьшения воспалительного процесса могут проводится паравертебральные и эпидуральные блокады. Для их выполнения применяются препараты на основе глюкокортикоидов.
Лечение межпозвоночной грыжи без операции, которое не дает результатов, считается неэффективным. В таких случаях врач рассматривает варианты устранения грыжи при помощи хирургических методов.
Хирургическое удаление межпозвоночных грыж показано в следующих случаях:
- неэффективность консервативной терапии;
- выпячивание с секвестрацией более чем на 7 мм;
- нарушения при опорожнении кишечника или мочевого пузыря, потенции.
Благодаря внедрению в практику хирургического микроскопа, стало возможно проведение минимально травматичных операций по удалению межпозвоночных грыж:
- микродискэктомия;
- трансфасеточное удаление со стабилизацией PEEK-стержнями среднего и заднего опорного столба;
- передне-боковая, передняя шейная или задняя эндоскопическая дискэктомия.
После некоторых операций больному необходимо проведение восстановительного курса лечения. Расширение двигательной активности и нагрузок выполняется реабилитологом.
Консервативное лечение, не дающее результатов по улучшению качеств жизни пациента на протяжении 1-1,5 месяцев, считается неэффективным. После проведения операции контроль излеченности грыж устанавливается проведением МРТ. В большинстве случаев современные хирургические методы дают отличные результаты.
Для предупреждения развития грыж следует:
- вести активный образ жизни;
- ежедневно выполнять зарядку для укрепления мышц спины;
- не допускать набора лишних килограммов;
- включать в рацион достаточное количество продуктов, содержащих много кальция и белков;
- периодически принимать витаминно-минеральные комплексы;
- принимать БАДы с хондропротекторами при наличии остеохондроза, травм или артроза;
- своевременно проводить лечение любых патологий позвоночного столба;
- следить за осанкой;
- равномерно распределять нагрузку на спину.
Период реабилитации после операции по удалению межпозвоночной грыжи зависит от тяжести клинического случая. Обычно восстановление занимает от 3 до 12 месяцев. Сразу после проведения вмешательства реабилитолог назначает курс процедур, включающий разные методы физиотерапии, массаж, лечебную физкультуру. Применяемые меры корректируются в зависимости от текущего состояния здоровья и темпов выздоровления больного. По мере улучшения самочувствия пациента врач изменяет набор упражнений ЛФК, отменяет или назначает различные другие физиопроцедуры, наращивает допустимую физическую нагрузку.
Применение мазей с согревающим эффектом при межпозвоночной грыже может рекомендоваться врачом после проведения осмотра. Однако они показаны, только когда эффект притока крови не будет усугублять заболевание. Согревающие мази являются лишь симптоматическим средством, помогающим снизить интенсивность болевого синдрома. Обезболивание достигается за счет усиленного притока крови к мышцам спины, что устраняет их спазм. В тяжелых случаях такие средства оказываются малоэффективными, поскольку причиной болей является ослабленный и плохо поддерживающий позвоночный столб мышечный корсет. Окончательно вылечить межпозвоночную грыжу возможно хирургическим вмешательством и курсом послеоперационной реабилитации.
При межпозвоночной грыже специалисты не рекомендуют физические нагрузки, если пациент не прошел комплексное обследование, позволяющее тщательно оценить клиническую картину. Допустимые пределы активности и возможность занятий конкретным видом спорта определяются врачом индивидуально после тщательного изучения результатов диагностики.
Как правило, консервативное лечение при межпозвоночной грыже дает временный результат, позволяющий устранить симптомы обострений и боли. Оно проводится амбулаторно. Долгосрочный результат может обеспечивать только хирургическое вмешательство, направленное на устранение грыжи. Необходимость госпитализации в стационар зависит от тяжести патологии и определяется после консультации невролога, вертебролога, ортопеда, травматолога.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Операторы нашего колл-центра помогут вам узнать какой врач лечит межпозвоночные грыжи в клинике МЕДИКОМ в подразделениях на Оболони и Печерске.
Лечение межпозвоночных грыж в Киеве будет эффективным, если вы обратитесь к профессионалам. Также, в нашей клинике можно получить консультацию невролога.
При необходимости хирургического лечения будет проведена консультация хирурга. Обращайтесь к нам и живите без болей в спине!
все специалисты
Все описанные методы работают, но в результате без врача не обойтись.
Огромное спасибо за все рекомендации.
Давно искал такой сервис, нашел все, что было интересно, жутко хочу попасть в клинику.
Написано все правильно, но позвоночник надо лечить только под присмотром врача.
Отличная информативная статья.